Diabetes-Medikamente im Test – wem hilft‘s?
Die Beratung der Patienten zur Suche und Bewertung von Gesundheitsinformationen gehört mittlerweile – schon aus eigenem Interesse – zum ärztlichen Pflichtprogramm. Das gilt erst recht, wenn es um Medikamente geht. Ein aktueller Fall …
Die Beratung der Patienten zur Suche und Bewertung von Gesundheitsinformationen gehört mittlerweile – schon aus eigenem Interesse – zum ärztlichen Pflichtprogramm. Das gilt erst recht, wenn es um Medikamente geht. Ein aktueller Fall …
Wussten Sie schon, dass die Stiftung Warentest auch Diabetes-Medikamente bewertet? Wir sind dem Hinweis eines Patienten nachgegangen und siehe da: "245 bewertete Medikamente bei: Diabetes", datiert auf den 01.06.2019.
Das test-Urteil, das man erst nach kostenpflichtiger Freischaltung (für 3,50 Euro) zu Gesicht bekommt, umfasst eine Einteilung in vier Kategorien: „geeignet“ (n = 85), „auch geeignet“ (40), „mit Einschränkung geeignet“ (115) und „wenig geeignet“ (8). (Hier fällt auf, dass die Summe der bewerteten Medikamente 248 statt 245 ergibt. Warum auch immer …)
Wir zeigen Ihnen mal, wie das bei der Stiftung Warentest auf test.de aussieht:

Welche Medikamente würden Sie als erste erwarten, wenn Sie das Häkchen bei "geeignet" setzen?
Erstmal erscheint als Pop-up mit weiteren Wahlmöglichkeiten und folgender Unterteilung:
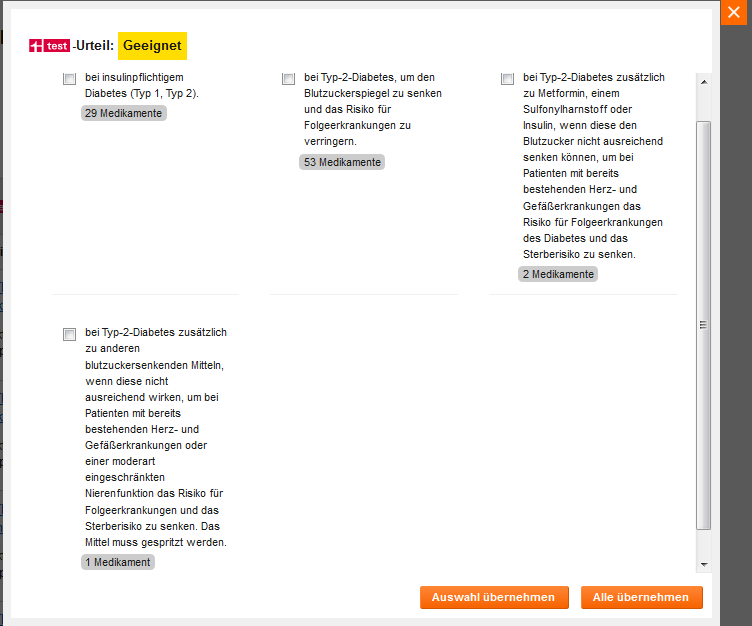
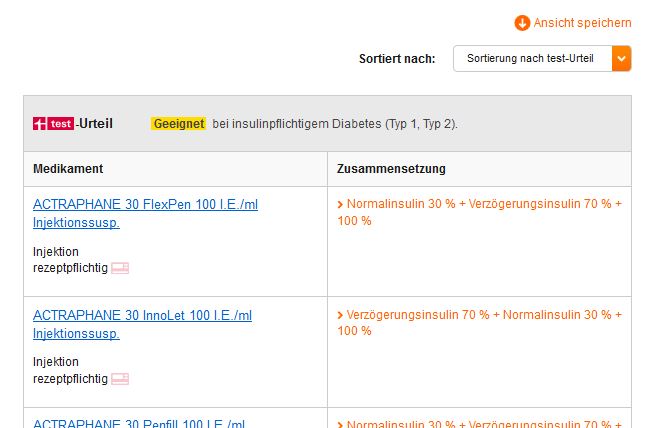
Da muss die interessierte Person bzw. der Patient schon genauer Bescheid wissen, um sich zurechtzufinden. Klickt man erstmal „Alle übernehmen“ an, werden die Optionen auf einer Seite untereinander ausgespielt, beginnend mit "Geeignet bei insulinpflichtigem Diabetes (Typ 1, Typ 2)" und darunter diversen Insulinen, alphabetisiert nach Produktnamen gelistet.
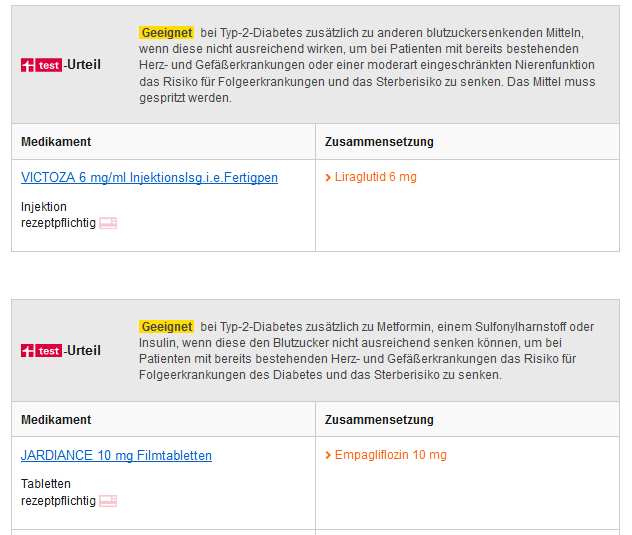
Darunter kommen dann Liraglutid und Empagliflozin:
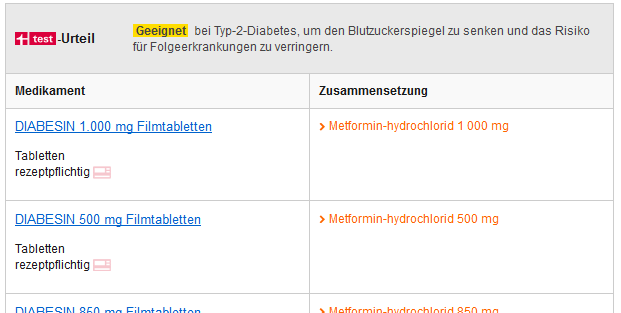
Und ganz unten Metformin:
Dass hier Typ 1 und Typ 2 unter "insulinpflichtigem Diabetes" zusammengefasst sind, mag zwar medizinisch korrekt sein, erscheint aber im Stile einer "Option Nummer 1" für Patienten mit Typ-2-Diabetes, wenn sie nicht wirklich insulinpflichtig sind (bzw. wissen, was das bedeutet), eher irreführend und sehr fragwürdig.
Patienten sollte man bei ihrer Informationssuche nicht alleine lassen
Das Beispiel zeigt: Patienten sollten mit den Informationen im Internet, auch von vermeintlich vertrauenswürdigen und zuverlässigen Anbietern, nicht allein gelassen werden. Die Breite und mitunter Tiefe an Information, die sich der Patient auf Webseiten wie test.de einverleiben kann, ist im ärztlichen Gespräch (und auch in der Patientenschulung) nicht darstellbar – das Einordnen und, wo nötig, Zurechtrücken der relevanten Inhalte und ihrer Bedeutung bzw. Bewertung aber schon.
Eine Typ-2-spezifische Darstellung der Antidiabetika-Testung findet sich auf test.de übrigens auch. Sie datiert unter der Überschrift "So kann man mit Diabetes gut leben" vom 17.05.2019. Unter "Typ-2-Diabetes – welche Mittel wie wirken" heißt es: "Anfangs bekommen viele Typ-2-Diabetiker Tabletten – da bewerten unsere Arzneimittelexperten den Wirkstoff Metformin am besten. Je nach Begleiterkrankungen und Behandlungserfolg verordnen Ärzte andere Medikamente, eventuell auch in Kombination. Reicht das nicht (mehr), ist oft Insulin nötig."
Tja, die deutsche Insulindominanz. Immerhin steht hier in der Auflistung Metformin tatsächlich ganz oben. Dafür werden die GLP-1-Agonisten (Liraglutid genauso wie Exenatid und Dulaglutid) und die SGLT-2-Hemmer (Empagliflozin ebenso wie Dapagliflozin) allesamt als "mit Einschränkung geeignet" bewertet.
Da haben die Test-Experten offenbar die aktuelle Evidenz ignoriert. Darüber wundert sich auch Prof. Stephan Martin (Westdeutsches Diabetes- und Gesundheitszentrum, Düsseldorf), auf den wir beim Nachrecherchieren schon wieder gestoßen sind. In einem Gastbeitrag auf aerztezeitung.de verweist er auf die bevorzugte, da evidenzbasierte Stellung von Liraglutid gegenüber Exenatid im aktuellen „Consensus Report“ von ADA und EASD (PDF-Link)1. Martin bezieht sich in seinem Beitrag vom 29.04.2019 auf die Printausgabe 05/2019 der Zeitschrift "test" der Stiftung Warentest.
Insulin-Therapie mit bester Bewertung – auch wegen des Morbi-RSA?
Der medial aktive Diabetes-Experte hält es zudem für „nicht nachvollziehbar, warum sich trotz fehlender Studienergebnisse die sehr teure Insulintherapie in der besten Bewertungskategorie 'geeignet' findet und damit Empagliflozin oder Liraglutid mit entsprechenden Langzeitdaten vorgezogen wird."
Eine mögliche Erklärung liefert Martin gleich mit: "Lässt sich das vielleicht mit der Nähe der Autoren zur GKV erklären? So haben die Krankenkassen ein erhebliches Interesse an Zuwendungen für insulin-behandelte Patienten aus dem morbiditätsorientierten Risikostrukturausgleich." Zum Thema Morbi-RSA und Diabetes verweisen wir auf unseren letzten Beitrag.
Martins Fazit: "Vielleicht hätte sich die Stiftung Warentest völlig unabhängig von Experten in ihrem Beitrag auf die drei Patientenbeispiele beschränken sollen. Die Bedeutung des Lebensstils bei der Behandlung des Typ-2-Diabetes wird darin sehr anschaulich gezeigt. Durch zweifelhafte Testberichte setzt die Stiftung ihren Ruf als seriöse und unabhängige Organisation aufs Spiel."
Referenzen:
1. Davies MJ et al. Management of hyperglycaemia in type 2 diabetes, 2018. A consensusreport by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetologia 2018. https://doi.org/10.1007/s00125-018-4729-5
Abkürzungen:
ADA = American Diabetes Association
EASD = European Association for the Study of Diabetes