Verlauf und Therapie
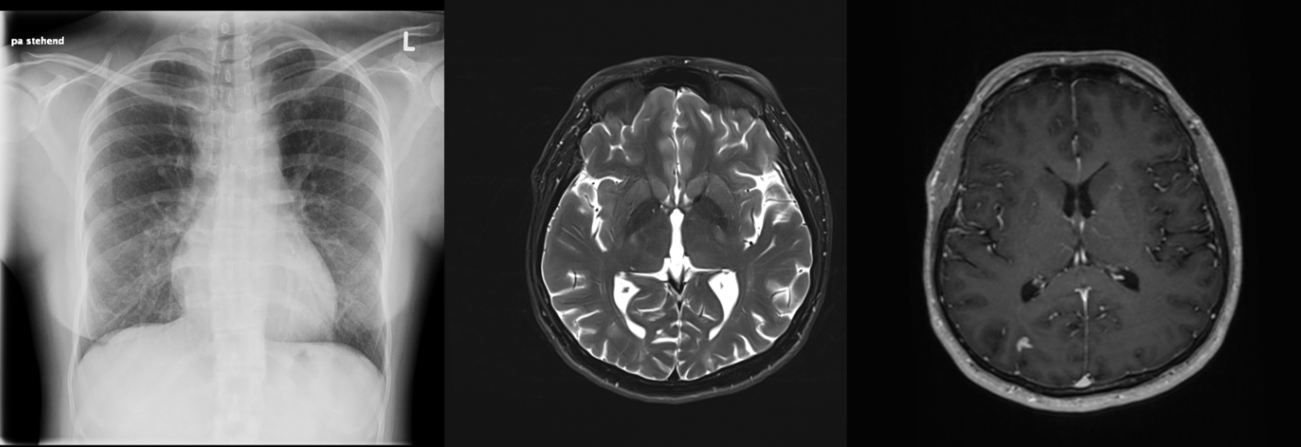
In der infektiologischen Untersuchung zeigte sich zunächst ein positiver Quantiferon-Test, in der Folge auch eine positive Tuberkulose-PCR und der Nachweis säurefester Stäbchen in der BAL, weshalb die Diagnose einer offenen Miliartuberkulose gestellt wurde. In der Lumbalpunktion zeigte sich die Liquor-PCR positiv für Tuberkulose.
Begleitend zeigte sich im Immunstatus eine Mehrklassen-Lymphopenie, die nach Rücksprache mit den Kollegen der Immunologie am ehesten als reaktiv und unter Berücksichtigung der Graviditas als entscheidender Risikofaktor zu werten war. Ein TEE wurde bei initial bildmorphologisch auch septisch embolisch diskutierten Infarkten zurückgestellt.
Bei dem kompromittierten Zustand der Patientin wurde eine Sectio vorgenommen, die Patientin gebar ein gesundes Frühgeborenes.
Es erfolgte eine vierfach tuberkulostatische Therapie mit Moxifloxacin, Rifampicin, Isoniazid (+Vit B6) und Pyrazinamid.
Postpartal wurde eine Therapie mit Dexamethason begonnen und im Verlauf auf Prednison umgestellt. Begleitend wurde zur Prophylaxe einer Pneumocystis jirovecii-Pneumonie Cotrimoxazol verabreicht. Untersuchungen auf HIV, Toxoplasmose und weitere infektiologische und immunologische Differentialdiagnosen verblieben negativ.
Die Patientin konnte nach zwei Monaten in deutlich gebessertem Zustand in die Häuslichkeit entlassen werden. Nach sechs Monaten zeigten sich die pneumonischen Konsolidierungen sowie die ZNS-Läsionen deutlich regredient.
Die Miliartuberkulose, eine seltene, jedoch schwerwiegende Erkrankung
Miliartuberkulose ist eine schwerwiegende Form der Tuberkulose, die durch die Dissemination von Mycobacterium tuberculosis-Bakterien in verschiedene Organe des Körpers gekennzeichnet ist. Diese Form der Tuberkulose, die ihren Namen von den miliumähnlichen (hirsekorngroßen) Tuberkeln erhält, die in den betroffenen Organen gefunden werden, kann lebensbedrohlich sein, wenn sie nicht behandelt wird.
Epidemiologisch gesehen ist die Miliartuberkulose seltener als andere Formen der Tuberkulose, allerdings mit einer höheren Morbiditäts- und Mortalitätsrate verbunden. Sie kann in jeder Altersgruppe auftreten, zeigt jedoch eine höhere Inzidenz bei Kindern und immunsupprimierten Personen, wie z.B. bei HIV-Infizierten. Die Globalisierung und die Zunahme von Reisen und Migration haben dazu geführt, dass auch in Ländern mit niedriger Tuberkuloseprävalenz Fälle von Miliartuberkulose auftreten.
Entwicklung der Miliartuberkulose
Die Reaktivierung einer latenten Tuberkuloseinfektion kann ebenfalls zur Entwicklung einer Miliartuberkulose führen, besonders bei Personen, deren Immunsystem geschwächt ist. Bei Frau S. könnte die Immunsuppression durch die Schwangerschaft ein Auslöser gewesen sein.
Pathogenetisch entsteht die Miliartuberkulose durch die hämatogene Streuung von Tuberkulosebakterien aus einem primären Infektionsherd in der Lunge oder einem anderen Organ. Diese Dissemination kann durch eine Schwächung des Immunsystems begünstigt werden, was die Erkrankung besonders gefährlich für Personen mit bestehenden Immundefiziten macht. Der Prozess führt zur Bildung von kleinen, granulomatösen Läsionen in verschiedenen Organen, einschließlich der Lungen, Leber, Milz und des zentralen Nervensystems.
Miliartuberkulose: Angepasste Therapie notwendig
Die Therapie der Miliartuberkulose umfasst in der Regel eine Kombination aus mehreren Antibiotika über einen längeren Zeitraum, um die Bakterien zu eradizieren und die Entwicklung von Resistenzen zu vermeiden. Die Behandlung kann durch die Notwendigkeit der Anpassung an spezifische Patientengruppen, wie Schwangere, und durch das Auftreten von medikamentenresistenten Stämmen von Mycobacterium tuberculosis kompliziert werden. Die frühzeitige Erkennung und Behandlung sind entscheidend für die Prognose der Betroffenen.