- Hindricks G und Potpara T et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association of Cardio-Thoracic Surgery (EACTS). Eur Heart J 2021; 42(5):373–498.
- Steffel J et al. 2021 European Heart Rhythm Association Practical Guide on the Use of Non-Vitamin K Antagonist Oral Anticoagulants in Patients with Atrial Fibrillation. Europace 2021; 23(10):1612–76.
- Kirchhof P et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J 2016; 37(38):2893–962.
- Hohnloser SH et al. Effectiveness and Safety of Non-Vitamin K Oral Anticoagulants in Comparison to Phenprocoumon: Data from 61,000 Patients with Atrial Fibrillation. Thromb Haemost 2018; 118(03):526–38.
- Fachinformationen Eliquis® 5 mg / 2,5 mg, aktueller Stand.
- Granger CB et al. Apixaban versus warfarin in patients with atrial fibrillation. N Engl J Med 2011; 365(11):981–92.
Antikoagulation bei VHF<sup>♦</sup>: Tipps zu NOACs in der Praxis
Nicht-Vitamin-K-abhängige Antikoagulanzien (NOACs) bieten eine revolutionäre Therapiemöglichkeit in der Antikoagulation. Die EHRA (European Heart Rhythm Association)-Praxisleitlinie zur oralen Antikoagulationstherapie mithilfe von NOACs bei Patient:innen mit nicht-valvulärem Vorhofflimmern (VHF<sup>♦</sup>) gibt einen guten und vor allem praxisnahen Überblick über den Einsatz dieser Medikamentengruppe.
NOACs werden von der aktuellen ESC-Leitlinie zur Initiation der Antikoagulation bei VHF♦︎︎︎︎︎︎︎︎︎︎ als erste Wahl vor den klassischen Vitamin-K-Antagonisten (VKA) für Patient:innen empfohlen, für die sich ein NOAC eignet (Empfehlungsgrad 1A).1 Die EHRA-Praxisleitlinie von 2021 gibt darüber hinaus Anleitungen, auf welche Weise NOACs in der Praxis und in klinischen Situationen optimal eingesetzt werden.2 Themen, zu denen Ärzt:innen unter anderem Aussagen finden, sind beispielsweise:
- ältere VHF♦︎︎︎︎︎︎︎︎︎︎-Patient:innen (≥ 75 Jahre),
- Patient:innen mit starkem Übergewicht sowie
- VHF♦︎︎︎︎︎︎︎︎︎︎-Patient:innen mit Nierenerkrankungen.2
Nach derzeitigem Kenntnisstand gibt es keine Einschränkungen der Verwendung von NOACs für ältere Menschen mit VHF♦︎︎︎︎︎︎︎︎︎︎. Ein erhöhtes Sturzrisiko („risk of falls“) sollte bei älteren Patient:innen nicht automatisch ein Ausschlusskriterium für eine Antikoagulation mit NOACs darstellen, es gilt allerdings Vorsichtsmaßnahmen zu treffen und modifizierbare Blutungsrisiken abzuschätzen.2
Das sagen aktuelle Leitlinien zu NOACs bei VHF♦︎︎︎︎︎︎︎︎︎︎ und Adipositas
Gemäß der ESC-Leitlinie von 2016 ist das VHF♦︎︎︎︎︎︎︎︎︎︎-Risiko für stark übergewichtige Menschen (BMI ≥ 31 kg/m2) um circa 37 % gegenüber Normalgewicht (HR = 1,37; 95 %-KI: 1,05–1,78) erhöht.3 Laut der EHRA-Leitlinie scheinen NOACs aufgrund ihrer pharmakokinetischen Eigenschaften und der verfügbaren Daten bis zu einem BMI von 40 kg/m2 sicher und wirksam zu sein – sofern keine anderen klinisch relevanten Faktoren vorliegen.2 Geht der BMI allerdings über diese Werte hinaus, ist die Datenlage weniger solide.2 In der aktuellen Leitlinie der European Society of Cardiology findet sich daher keine Aussage zum Einsatz von NOACs bei Adipositas und VHF♦︎︎︎︎︎︎︎︎︎︎, allerdings wird eine Gewichtsreduktion als Baustein des Risikofaktormanagements empfohlen.1
Die EHRA-Leitlinie rät zu einem vorsichtigen Einsatz von NOACs ab einem BMI von ≥ 40 kg/m2 oder einem Gewicht von ≥ 120 kg.2 Ab einem BMI ≥ 50 kg/m2 kann die Messung der NOAC-Plasmaspiegel oder der Einsatz von Vitamin-K-Antagonisten (VKA) angemessen sein.2
Weitere Informationen zur Anwendung von NOACs bei unter- und übergewichtigen Patient:innen entnehmen Sie bitte diesem Artikel.
Beim Einsatz von NOACs auf die Nierenfunktion achten
Die ESC-Leitlinie zu VHF♦︎︎︎︎︎︎︎︎︎︎ rät im Allgemeinen, Patient:innen mit Vorhofflimmern stets auf deren Nierenfunktion hin zu untersuchen.1 Das ist insbesondere wichtig, um eine abnehmende Nierenfunktion frühzeitig zu diagnostizieren, und spielt ebenso eine große Rolle für die korrekte Dosierung der oralen Antikoagulanzien.1 Bei einer NOAC-Behandlung sollte die Kreatinin-Clearance (CrCl) dabei bevorzugt über die Cockcroft–Gault-Methode bestimmt werden, da diese in den NOAC-Studien verwendet wurde.2
Die EHRA-Praxisleitlinie gibt hierzu Dosierungsempfehlungen für die in Deutschland verfügbaren NOACs, basierend auf dem gegenwärtigen Kenntnisstand (Abb. 1).2 Cave: Unterhalb einer CrCl von 30 ml/min sind NOACs gemäß EHRA-Leitlinie nur mit Vorsicht und in reduzierter Dosis zu nutzen, Dabigatran ist sogar kontraindiziert. Ab einer CrCl < 15 ml/min oder bei dialysepflichtigen Patient:innen sind NOACS überhaupt nicht mehr einzusetzen.2,£
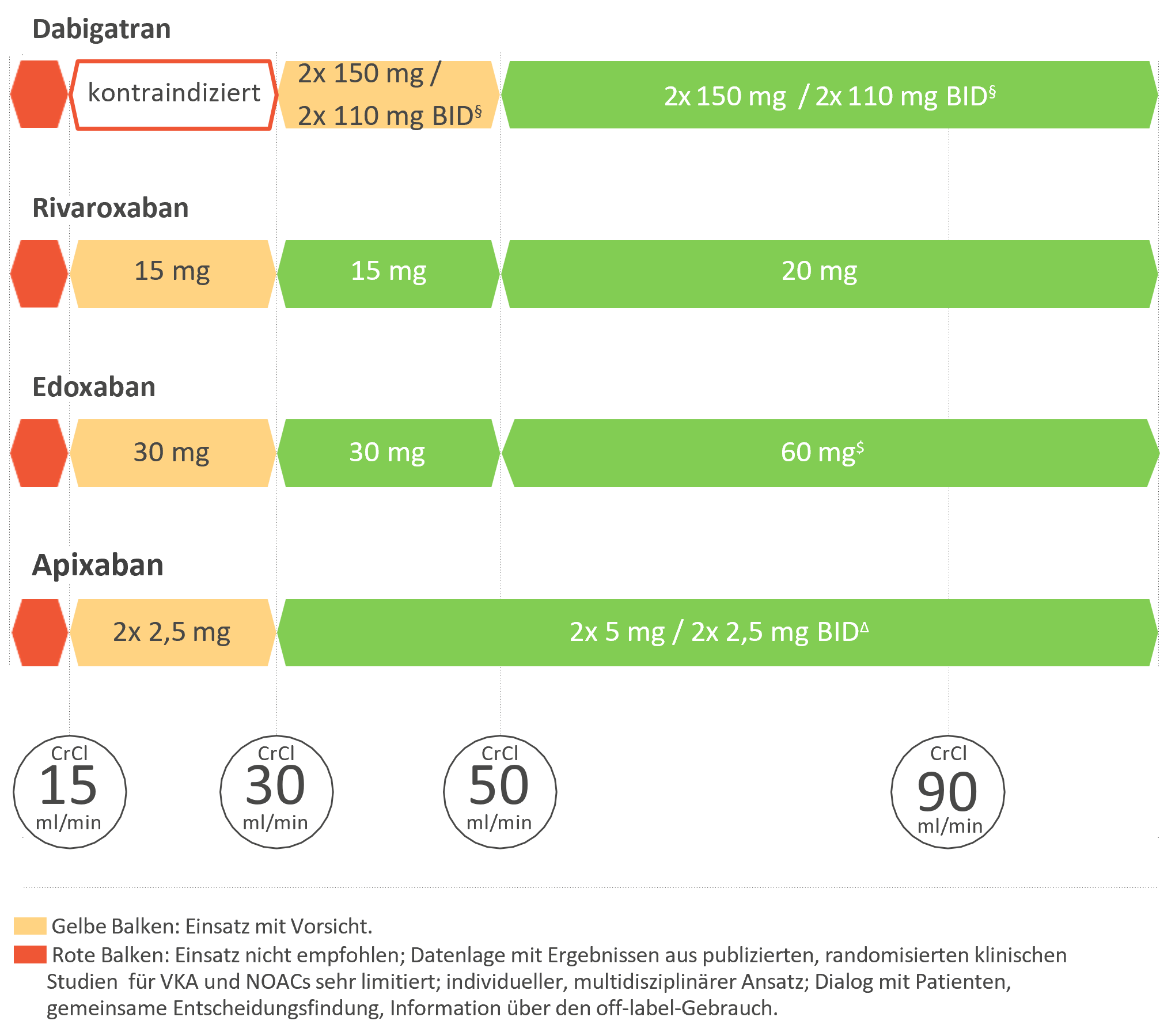
Abb. 1: Schema für die antikoagulative Therapie mittels NOACs bei Patient:innen mit VHF♦︎︎︎︎︎︎︎︎︎︎ und eingeschränkter Nierenfunktion, modifiziert nach der EHRA-Leitlinie 2021.2
Daten aus Deutschland zu Wirksamkeit und Dosisreduktion stützen europäische Leitlinien
Die Ergebnisse der retrospektiven Beobachtungsstudie* CARBOS E+ zeigen, dass z. B. Apixaban im deutschen Versorgungsalltag eine mindestens so effektive und verträgliche Option zur Schlaganfallprophylaxe bei VHF♦︎︎︎︎︎︎︎︎︎︎ ist wie ein Standard-VKA.4 So verringerte sich unter Apixaban das Risiko für Schlaganfälle oder systemische Embolien†,‡ im Vergleich zu Phenprocoumon signifikant um 23 % (adjustierte Hazard Ratio [HR]: 0,77; 95 %-KI: 0,66−0,90; p = 0,001).4 Darüber hinaus kam es unter dem NOAC sehr viel seltener zu schweren Blutungen†,‡ als unter dem Referenz-VKA Phenprocoumon (adjustierte HR: 0,58; 95 %-KI: 0,49−0,69; p < 0,001).4 Unter der Behandlung mit Apixaban fiel zudem das Risiko für intrakranielle oder gastrointestinale Blutungen geringer aus.4
Interessant ist zudem eine Subanalyse der CARBOS E+-Daten: demnach war die unter Apixaban beobachtete Risikoreduktion für Schlaganfälle oder systemische Embolien unabhängig davon, ob die mit dem NOAC behandelten VHF♦︎︎︎︎︎︎︎︎︎︎-Patient:innen in der Praxis die Standarddosierung (5 mg 2x täglich) erhielten - oder die reduzierte Dosierung (2,5 mg 2x täglich) eingesetzt werden musste.4
ABC-Regel erleichtert Dosis-Entscheidung bei NOACs
Für die Dosisreduktion von Apixaban beiVHF♦︎︎︎︎︎︎︎︎︎︎-Patient:innen können sich behandelnde Ärzt:innen anhand der ABC-Regel orientieren. Liegen zwei der folgenden Kriterien beiPatient:innen vor, soll die Apixaban-Dosis auf 2,5 mg 2x täglich reduziert werden:
- Alter ≥ 80 Jahre (Age),5
- Körpergewicht ≤ 60 kg (Body weight),5
- Serumkreatinin ≥ 1,5 mg/dl (133 μmol/l) (Creatinin).5
Unabhängig davon gilt die reduzierte Dosierung (2,5 mg 2 x tgl.), wenn eine schwere Niereninsuffizienz (CrCl 15–29 ml/min) vorliegt.5
Klinische Daten belegen Wirksamkeit auch, wenn Dosis reduziert werden muss
Schon die Phase-III-Zulassungsstudie ARISTOTLE untersuchte neben der Standard- auch die reduzierte Dosierung# von Apixaban verglichen zum VKA-Standard Warfarin.6 Wie die Ergebnisse dieser Studie zeigten, lag das Risiko für Schlaganfälle oder systemische Embolien‡, ebenso wie für schwere Blutungsereignisse‡, unter Apixaban gegenüber dem VKA deutlich niedriger.6 Die Risikoreduktion war dabei ebenfalls unabhängig von der eingesetzten Apixaban-Dosierung (5 mg vs. 2,5 mg 2x täglich).6 Apixaban reduzierte in der ARISTOTLE-Studie das Risiko für Schlaganfälle oder systemische Embolien gegenüber Warfarin relativ um 21 %, das Risiko für schwere Blutungen relativ sogar um 31 %.6
Fazit
- Apixaban reduzierte das Risiko für schwere Blutungsereignisse bzw. für Schlaganfälle oder systemische Embolien signifikant gegenüber Standard-VKA.4, 6
- Eine Dosisreduktion von 5 mg 2x täglich Apixaban auf 2,5 mg 2x täglich ist nur bei Erfüllen von mindestens zwei Kriterien der ABC-Regel (Alter, Körpergewicht, Nierenfunktion) oder bei einer CrCl von 15–29 ml/min indiziert.5
- Ist bei Patient:innen eine Dosisreduktion auf 2,5 mg 2x täglich erforderlich, beeinflusst dies nicht die Wirksamkeit oder Sicherheit von Apixaban in der Prävention von Schlaganfällen oder systemischen Embolien bei Patient:innen mit VHF♦︎︎︎︎︎︎︎︎︎︎.4, 6
VHF♦︎︎︎︎︎︎︎︎︎︎: nicht-valvuläres Vorhofflimmern
£ Für weitere Warnhinweise oder Kontraindikationen siehe Fachinformationen des jeweiligen NOAC.
*Limitationen: Beobachtungsstudien zeigen nur Assoziationen zwischen Variablen, keine Kausalität • Die Definitionen der Endpunkte unterscheiden sich teilweise von denen der RCTs und sind mittels ICD-10-Codes erhoben • Wie bei jeder Versicherungsdatenbank besteht die Möglichkeit für Kodierungsfehler und fehlende Daten • Eine Adjustierung ist nur für die bekannten demographischen und klinischen Baseline-Charakteristika möglich. Für potentielle nicht beobachtbare Confounder kann nicht adjustiert werden • Die Ergebnisse treffen unter Umständen nur auf die in der jeweiligen Datenbank erfasste Population zu • Bestimmte spezifische Patient:innenmerkmale wie z.B. Laborparameter (INR, GFR etc.) sind nicht verfügbar • OTC-Medikationen wie ASS oder NSAR können nicht erfasst werden.
†Im Krankenhaus behandelte Schlaganfälle/SE und Blutungen, die bei Entlassung anhand der ICD-10 GM kodiert wurden (ICD-10 GM: Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme, 10. Revision, German Modification)
‡ Die in der Studie von Hohnloser et al. verwendeten Definitionen für Schlaganfälle/systemische Embolien und Blutungen unterschieden sich von jenen, die in der ARISTOTLE-Studie genutzt wurden. In der ARISTOTLE-Studie wurden schwere Blutungen entsprechend den ISTH-Kriterien definiert. In der Analyse von Hohnloser et al. wurden Blutungsereignisse erfasst, welche im Krankenhaus behandelt und bei Krankenhausentlassung laut ICD-10 kodiert wurden.
§ Dabigatran 2 x 110 mg bei Patient:innen mit hohem Blutungsrisiko in Betracht ziehen (gemäß Fachinformation), unabhängig von der CrCl Dosisreduktion bei Alter ≥ 80 Jahre, zusätzliche Einnahme von Verapamil.
△ Dosisreduktion von 5 mg 2 x tgl. auf 2,5 mg 2 x tgl., bei CrCl 15–29 ml/min oder wenn mindestens zwei der folgenden Kriterien vorliegen: Alter (Age) ≥ 80 Jahre, Körpergewicht (Body weight) ≤ 60 kg, Serumkreatinin (Creatinine) ≥ 1,5 mg/dl (133 μmol/l)
$ Edoxaban 1 x 30 mg bei mind. einem der folgenden Faktoren: Gewicht ≤ 60 kg, gleichzeitige Therapie mit starken p-Glykoproteinhemmern, CrCl 15–50 ml/min.
# In der ARISTOTLE-Studie wurde die Apixaban Dosierung auf 2,5 mg 2x täglich reduziert, wenn mindestens zwei der folgenden Kriterien vorlagen („ABC-Regel“): Alter (Age) ≥ 80 Jahre, Körpergewicht (Body weight) ≤ 60 kg oder Serumkreatinin (Creatinine) ≥ 1,5 mg/dl (133 μmol/l)