- World Health Organization 2003. Adherence to long-term therapies : evidence for action.; 2003 [eingesehen am 21.06.23]. Available from: URL: https://apps.who.int/iris/bitstream/handle/10665/42682/9241545992.pdf?sequence=1&isAllowed=y.
- Cramer JA et al. Medication compliance and persistence: terminology and definitions. Value Health 2008; 11(1):44–7.
- Ozaki AF et al. Real-World Adherence and Persistence to Direct Oral Anticoagulants in Patients With Atrial Fibrillation: A Systematic Review and Meta-Analysis. Circ Cardiovasc Qual Outcomes 2020; 13(3):e005969.
- Zolnierek KBH, Dimatteo MR. Physician communication and patient adherence to treatment: A meta-analysis. Med Care 2009; 47(8):826–34.
- Hedda Nier. So lang dauert ein Arztbesuch weltweit; 2017 [eingesehen am 13.07.23]. Available from: URL: https://de.statista.com/infografik/12220/durchschnittliche-dauer-einer-aerztlichen-untersuchung-weltweit/.
Erweitern Sie Ihre Sprechstunde für mehr Therapietreue!
Patient:innen, die sich nicht an die Therapieempfehlungen Ihrer Ärzt:innen halten, sind keine Seltenheit und stellen das Gesundheitssystem vor eine große Herausforderung. Warum ist Therapietreue so wichtig, welche beeinflussenden Faktoren gibt es und wie können Sie als Ärzt:innen zur Steigerung der Therapietreue Ihrer Patient:innen beitragen?
Adhärenz ist ein anderer Begriff für Therapietreue, also die Einhaltung der gemeinsam von Patient:innen und Therapeut:innen gesetzten Therapieziele im Rahmen des Behandlungsprozesses.1 Viele, vor allem chronisch Kranke, sind jedoch laut World Health Organization nicht adhärent – mit gravierenden Folgen für das Gesundheitswesen und vor Allem für sich selbst.2
Eine Metaanalyse* untersuchte die Adhärenz und Persistenz (kein Abbruch der Medikamenteneinnahme)3 der Therapie mit Nicht-Vitamin-K-abhängigen oralen Antikoagulanzien (NOACs) bei Patient:innen mit nicht-valvulärem Vorhofflimmern (VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎) im Versorgungsalltag†.3 Ozaki et al. kamen zum Ergebnis, dass Nicht-Adhärenz bzw. Nicht-Persistenz zur NOAC-Therapie bei VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎ -Patient:innen verbunden ist mit einem deutlichen Anstieg des Risikos für Schlaganfälle und transitorische ischämische Attacken (TIA; Abb. 1).3
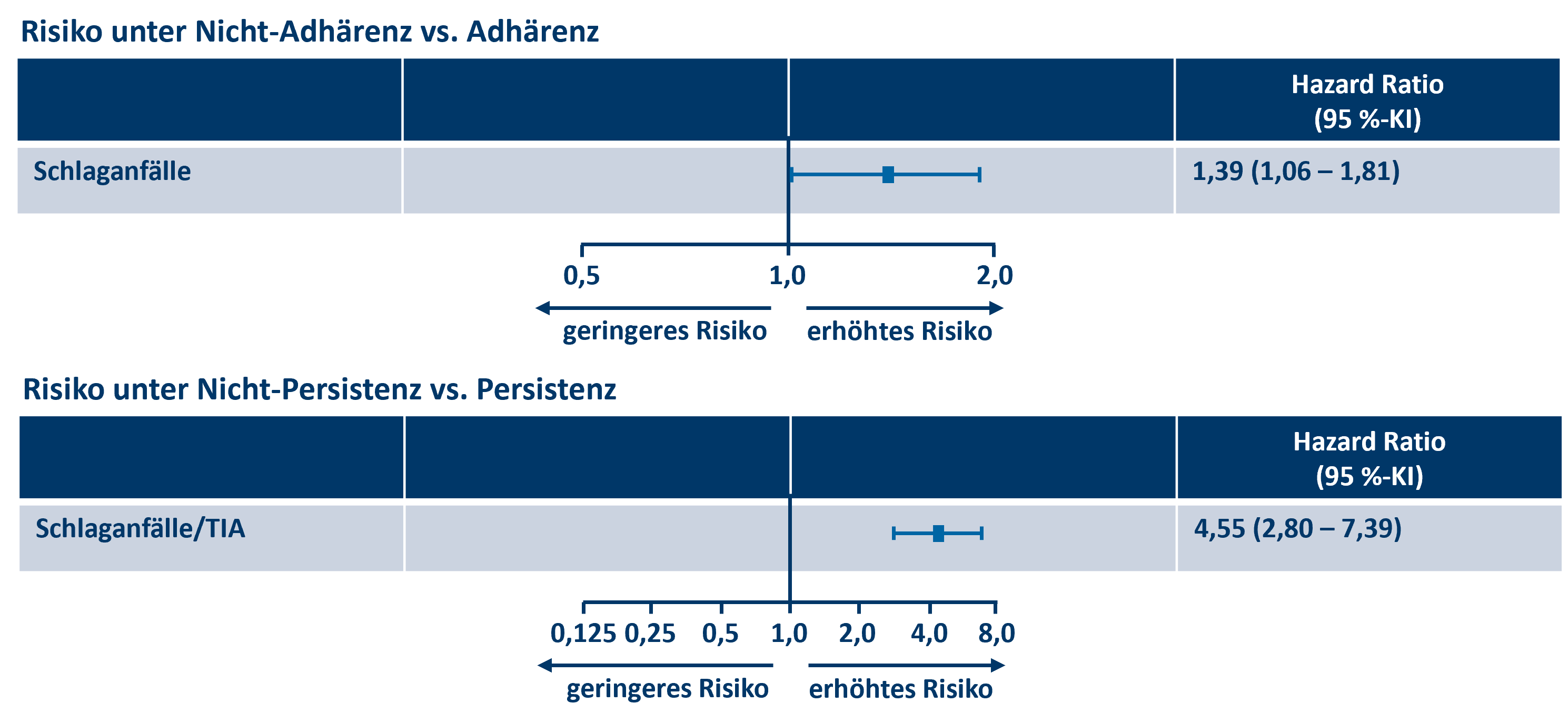
Abb. 1: Risiken für Schlaganfälle und TIA von Nicht-Adhärenz/Nicht-Persistenz, modifiziert nach der Metaanalyse* von Ozaki et al.3
Fazit: Adhärenz und Persistenz zur NOAC-Therapie ist für VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen enorm wichtig, um sie effektiv vor Schlaganfällen und TIA zu schützen.
Welche Faktoren beeinflussen die Therapietreue Ihrer Patient:innen?
Die WHO beschrieb 2003 fünf Dimensionen, die einen Effekt auf die Therapietreue haben (Abb. 2).1 Neben gesundheitsbedingten Faktoren haben patient:innenbezogene Faktoren wie z. B. die Angst vor den Nebenwirkungen den größten Einfluss auf die Adhärenz.
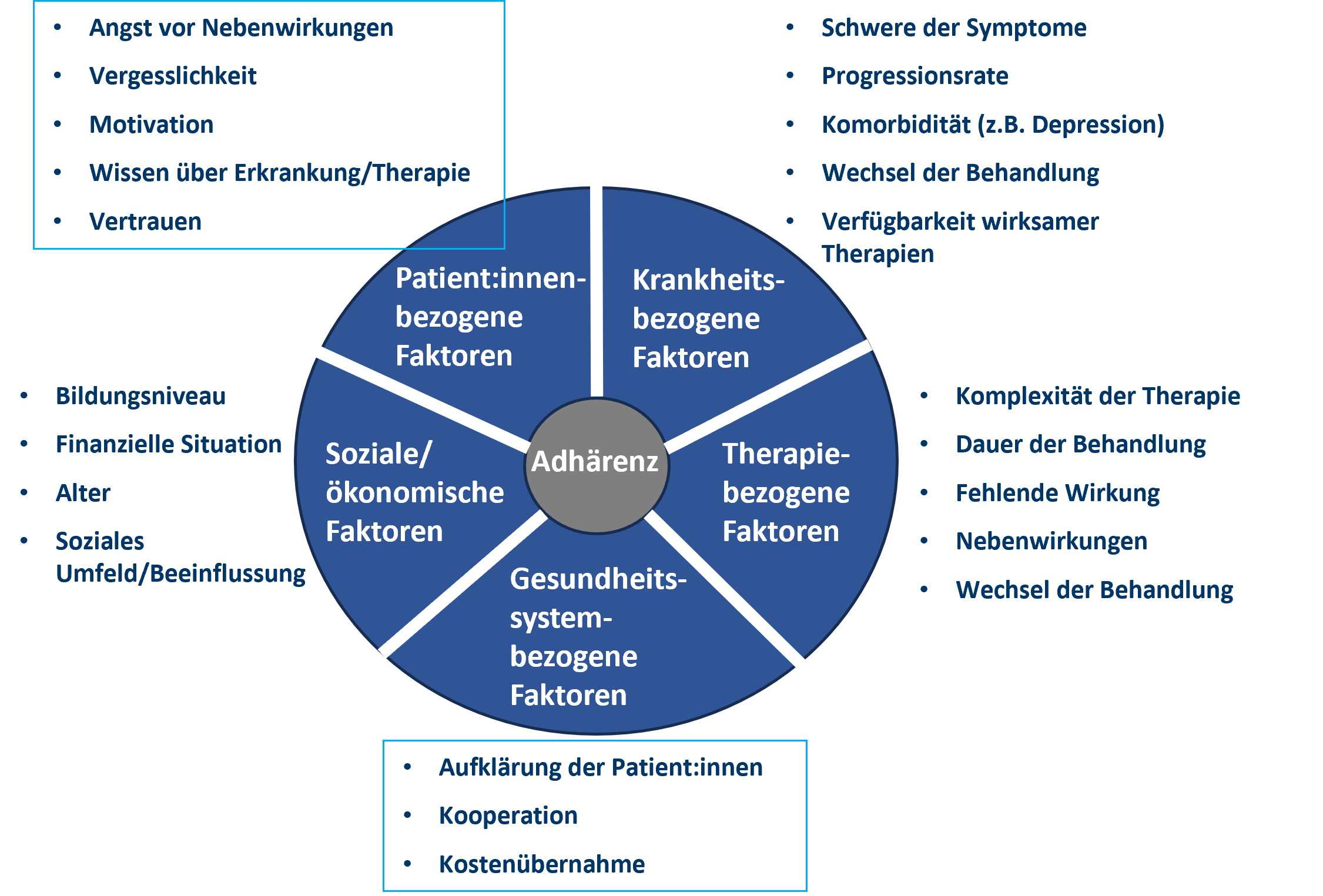
Abb. 2: Faktoren, die die Medikamenten-Adhärenz beeinflussen, modifiziert nach WHO 2003.1
Gerade die Kommunikation zwischen Ärzt:innen und Patient:innen hat eine große Hebelwirkung auf die Therapietreue.4 Doch für die Patient:innenaufklärung bleiben durchschnittlich nur 8 min. pro Patient:in .4,5 Wie können Sie also als Ärzt:innen zur Therapietreue Ihrer Patient:innen beitragen?
Erweitern Sie Ihre Sprechstunde mit dem interaktiven Praxisbild
Ganz einfach: Indem Sie Ihre Sprechstunde mit Hilfe unseres interaktiven Praxisbildes erweitern. Wie das geht? Hier finden Sie die Abgabekarte „Erweiterung Ihrer Sprechstunde“. Scannen Sie den QR-Code und gelangen Sie auf unser interaktives Praxisbild. Klicken Sie auf die farbigen Bereiche der dargestellten Praxis, informieren Sie sich über die unterschiedlichen Materialien für Ihre Patient:innen und erfahren Sie, wie Sie diese erhalten können.

Im Empfangsbereich der Praxis finden Sie z. B. den Patient:innen-Einnahme-Kalender, der durch die Sicherstellung der richtigen Anwendung von ELIQUIS® die Adhärenz fördert.
Betreten Sie das Wartezimmer und „greifen“ Sie zu einer Aufklärungsbroschüre, z. B. zum Thema „Schlaganfälle bei Frauen".
Gehen Sie weiter in den Behandlungsraum: Dort finden Sie Hilfsmittel zur Kommunikation mit Ihren Patient:innen.
Schauen Sie sich die Abgabekarte „Erweiterung Ihrer Sprechstunde“ am besten gleich selbst an und vereinbaren Sie einen Termin mit unserem Außendienst!
Fazit: Durch die Bereitstellung von Informationsmaterialien für zu Hause fördern Sie die Gesundheitskompetenz Ihrer Patient:innen: Sie erhöhen deren Verständnis über die Erkrankungen Vorhofflimmern oder venöse Thromboembolie, stärken die Sicherheit im Umgang mit der ELIQUIS®-Therapie und den therapiebegleitenden Maßnahmen und steigern so die Therapietreue.
* Limitationen: • Beobachtungsstudien zeigen nur Assoziationen zwischen Variablen, keine Kausalität. Ein Studienbias durch unbekannte oder nicht untersuchte Faktoren kann nicht ausgeschlossen werden. • Die Definitionen der Endpunkte unterscheiden sich teilweise von denen der RCTs. • Wie bei jeder Versicherungsdatenbank besteht die Möglichkeit von Kodierungsfehlern und fehlenden Daten. • Die Ergebnisse treffen unter Umständen nur auf die in den jeweiligen Datenbanken erfasste Population zu. • Der Vergleich der NOACs ermöglicht nur die Generierung von Hypothesen. Diese Ergebnisse müssen von randomisierten kontrollierten Interventionsstudien bestätigt werden. • Die Daten wurden größtenteils aus Versicherungsdatenbanken entnommen. Die Ergebnisse können nicht verallgemeinert werden. • In den Daten wurden Rezepteinlösungen erfasst und davon ausgegangen, dass Patient:innen die Medikamente nach dem vorgegebenen Dosierungsschema eingenommen haben, auch wenn das nicht bestätigt werden kann. Die tatsächliche Adhärenz und Persistenz sind möglicherweise geringer als in der Analyse dargestellt. • Eine weitere Limitation ist die Heterogenität der eingeschlossenen Studien, möglicherweise aufgrund von unterschiedlichen Adhärenz- und Persistenz-Definitionen sowie der Follow-up-Zeiträume. • Manche Studien zeigten Adhärenz- und Persistenzdaten in grafischer Form statt spezifischer Werte, sodass die Daten nicht extrahiert werden konnten.
† PubMed, EMBASE und CINAHL wurden im Zeitraum bis Juni 2018 durchsucht. Es wurden Beobachtungsstudien zur NOAC-Adhärenz/-Persistenz bei Patient:innen mit Vorhofflimmern eingeschlossen. Zu den untersuchten Ergebnissen zählten der mittlere Anteil der Tage unter NOAC bzw. die Medication Possession Rate (MPR), der Anteil guter Adhärenz (Anteil der abgedeckten Tage/MPR ≥ 80 %), die Persistenz, die Persistenz von NOAC im Vergleich zu Vitamin-K-Antagonisten sowie klinische Ergebnisse, die mit Nicht-Adhärenz/Nicht-Persistenz in Zusammenhang stehen. Die inkludierten Studien waren heterogen. Daher waren Variationen zwischen den Definitionen von Adhärenz und Persistenz sowie in der Nachbeobachtungszeit möglich. 48 Beobachtungsstudien mit 594.784 Patient:innen mit Vorhofflimmern (59 % männlich; Durchschnittsalter 71 Jahre) wurden einbezogen.