- Lopes RD et al. N Engl J Med. 2019; 380(16):1509–1524. doi:10.1056/NEJMoa1817083
- Hindricks G und Potpara T et al. Eur Heart J. 2021; 42(5):373–498. doi:10.1093/eurheartj/ehaa612
- Neumann F-J et al. Eur Heart J. 2019; 40(2):87–165. doi:10.1093/eurheartj/ehy394
- Dans AL et al. Circulation. 2013; 127(5):634–640. doi:10.1161/CIRCULATIONAHA.112.115386
- Windecker S et al. Circulation. 2019; 140(23):1921–1932. doi:10.1161/CIRCULATIONAHA.119.043308
- Alexander JH et al. Circulation. 2020; 141(20):1618–1627. doi:10.1161/CIRCULATIONAHA.120.046534
- Lopes RD et al. Circulation. 2020; 141(9):781–783. doi:10.1161/CIRCULATIONAHA.119.044584
- Fachinformationen Eliquis® 5 mg / 2,5 mg, aktueller Stand.
VHF<sup>♦</sup> bei ACS und/oder PCI: Wie Blutungsrisiko reduzieren?
Die AUGUSTUS-Studie untersuchte in einem durchdachten Studiendesign Fragestellungen zur dualen oder Tripeltherapie mit ELIQUIS<sup>®</sup> (Apixaban) vs. VKA bei Patient:innen mit nicht-valvulärem Vorhofflimmern (VHF<sup>♦</sup>) und ACS und/oder PCI - und konnte einige Fragestellungen beantworten.<sup>1</sup>
Die AUGUSTUS-Studie untersuchte in einem durchdachten Studiendesign Fragestellungen zur dualen oder Tripeltherapie mit ELIQUIS® (Apixaban) vs. VKA bei Patient:innen mit nicht-valvulärem Vorhofflimmern (VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎) und ACS und/oder PCI - und konnte einige Fragestellungen beantworten.1
VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen mit akutem Koronarsyndrom (ACS) und/oder perkutaner Koronarintervention (PCI) benötigen zeitweise eine Kombination aus einem oralen Antikoagulans§ (OAK) mit einem P2Y12-Inhibitor und ASS, denn es muss sowohl das Schlaganfallrisiko, als auch das Risiko von Stentthrombosen bzw. Reinfarkten abgedeckt werden.2, 3 Eine Tripeltherapie mit einem OAK, ASS und einem P2Y12-Inhibitor wie Clopidogrel erhöht jedoch signifikant das Blutungsrisiko.4
Wie lässt sich das Blutungsrisiko senken?
Die Herausforderung besteht demnach darin, eine effektive medikamentöse Therapie balanciert zu etablieren und vor allem Blutungskomplikationen zu vermeiden.2 Welche Faktoren dazu beitragen können, hat die randomisierte, kontrollierte Phase-IV-Studie AUGUSTUS in zwei voneinander unabhängigen Fragestellungen untersucht:1
- Ist Apixaban vs. Vitamin-K-Antagonisten (VKA) bezüglich des primären Endpunkts schwere oder klinisch relevante nicht-schwere (CRNM-) Blutungen∆ nicht-unterlegen oder überlegen?
- Ist die duale Therapie, bestehend aus OAK (Apixaban oder VKA) und einem P2Y12-Inhibitor der Tripeltherapie (OAK und P2Y12-Inhibitor plus ASS) hinsichtlich schwerer oder CRNM-Blutungen∆ überlegen?
Dazu wurde in der AUGUSTUS-Studie bei 4.614 erwachsenen VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen mit ACS und/oder PCI und der Indikation für eine orale Antikoagulation der Einsatz von Apixaban (5 mg 2 x tgl. oder 2,5 mg 2 x tgl.‡) mit VKA (Ziel-INR 2,0–3,0) verglichen. Nach einer zweiten Randomisierung erhielten die Patient:innen beider Gruppen verblindet entweder ASS (81 mg tgl.) oder Placebo. Alle Patient:innen erhielten zusätzlich einen P2Y12-Inhibitor. Die Behandlungsdauer betrug 6 Monate.1
Alles Wissenswerte zur AUGUSTUS-Studie steht Ihnen auch übersichtlich in Form einer Infografik zu Verfügung:

Weniger schwere oder CRNM-Blutungen∆ in Kombination mit Apixaban als mit VKA
Die Auswertung der Gesamtpopulation der AUGUSTUS-Studie bezüglich des primären Sicherheitsendpunktes schwere oder CRNM-Blutungen∆, zeigte nach 6-monatiger Behandlung:
- unter Apixaban als Teil der antithrombotischen Behandlung£ traten schwere oder CRNM-Blutungen∆ signifikant seltener auf als bei der Kombination einer antithrombotischen Behandlung£ mit einem VKA (10,5 % vs. 14,7 %; Hazard Ratio HR: 0,69; 95 %-KI: 0,58–0,81; p < 0,001 für Nicht-Unterlegenheit sowie für Überlegenheit, siehe Abbildung)
Dies galt auch für die Subgruppen der VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen mit medikamentös behandeltem ACS, mit PCI behandeltem ACS und mit elektiver PCI. 1, 5
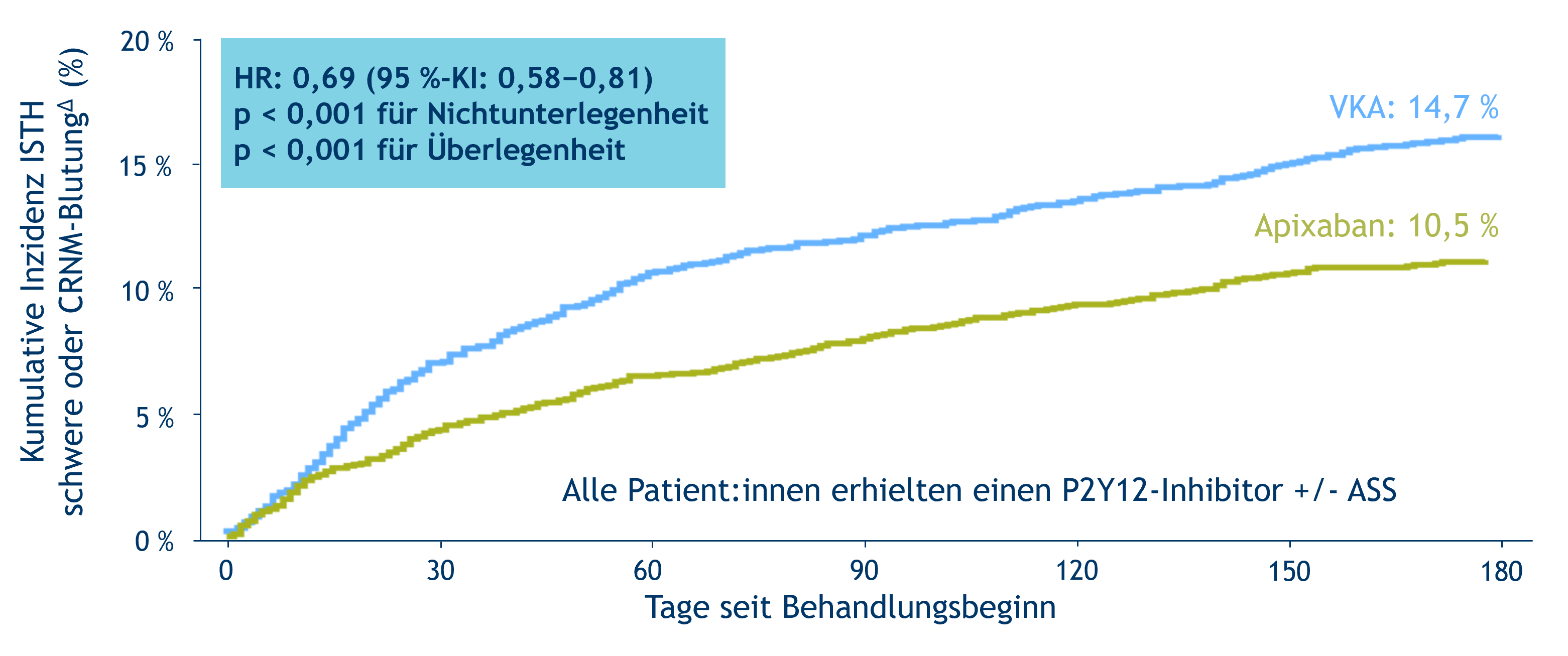
Abbildung: Kumulative Ereignisraten für schwere oder CRNM-Blutungen∆ bei der Auswertung der gepoolten Apixaban- bzw. VKA-Arme in der AUGUSTUS-Studie.1
Auch der kombinierte sekundäre Endpunkt Tod oder erneute Hospitalisierung trat im Apixaban-Arm seltener ein als bei der VKA-Gruppe (23,5 % vs. 27,4 %; HR: 0,83; 95 %-KI: 0,74‒0,93; p = 0,002).1
Beim kombinierten sekundären Endpunkt Tod oder ischämische Ereignisse# waren die Raten unter Apixaban mit dem VKA-Arm vergleichbar (HR: 0,93; 95 %-KI: 0,75‒1,16).1
Was bringt die Tripeltherapie?
Darüber hinaus zeigte die AUGUSTUS-Studie, dass die Tripeltherapie (OAK, P2Y12-Inhibitor und ASS*) gegenüber der dualen Therapie (OAK und P2Y12-Inhibitor) mit einem signifikant, fast um das doppelte, erhöhten Risiko für schwere oder CRNM-Blutungen∆ assoziiert war (16,1 % vs. 9,0 %; HR: 1,89; 95 %-KI: 1,59–2,24; p < 0,001).1 Ein erhöhtes Blutungsrisiko bei Hinzunahme von ASS bestand unabhängig von der Art der oralen Antikoagulation oder des qualifizierenden Ereignisses (medikamentös behandeltes ACS, mit PCI behandeltes ACS oder elektive PCI).1, 5
Gleichzeitig führte die zusätzliche Gabe von ASS nur zu einer numerischen aber statistisch nicht signifikanten Verbesserung in den sekundären Endpunkten Tod oder Hospitalisierung (HR: 1,08; 95 %-KI: 0,96‒1,21) sowie Tod oder ischämische Ereignisse# (HR: 0,89; 95 %-KI: 0,71‒1,11).1
Stentthrombosen nur innerhalb der ersten 30 Tage ein relevantes Risiko
Eine Sekundäranalyse von AUGUSTUS führte daraufhin eine Nutzen-Risiko-Abschätzung für die einzelnen Therapieregime über die ersten 30 Tage und für den Zeitraum Tag 30 bis 6 Monate nach Randomisierung durch.6
Die Tripeltherapie mit ASS erhöhte in den ersten 30 Tagen gegenüber der dualen Therapie zwar das Risiko für schwerwiegende Blutungsereignisse (tödliche, intrakranielle oder ISTH schwere Blutungen∆), senkte jedoch in ähnlichem Maße das Risiko für schwerwiegende ischämische Ereignisse (kardiovaskulärer Tod, eindeutige oder wahrscheinliche Stentthrombose, Myokardinfarkt und Schlaganfall). Danach stieg das Blutungsrisiko unter der Tripeltherapie, ohne dass schwerwiegende ischämische Ereignisse durch die Gabe von ASS im Vergleich zur dualen Therapie reduziert werden konnten.6
Die Relevanz der ersten 30 Tage, gerade hinsichtlich des Auftretens von Stentthrombosen, verdeutlicht auch eine weitere Subanalyse zu den 3.498 Patient:innen der AUGUSTUS-Studie, die im Rahmen des qualifizierenden Ereignisses eine PCI mit Stentimplantation erhalten hatten: 80 % der Stentthrombosen in der AUGUSTUS-Studie traten innerhalb der ersten 30 Tage nach der PCI auf.7 Mit einer Inzidenz < 1 % über 6 Monate waren Stentthrombosen aber insgesamt selten.7,**
Fazit
Mit Apixaban als OAK-Komponente der antithrombotischen Therapie£ ließ sich das Blutungsrisiko bei Patient:innen mit VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎ und ACS und/oder PCI im Vergleich zu VKA deutlich reduzieren (absolute Risikoreduktion von 4,2 %; NNT = 24).1 Die Sekundäranalyse der AUGUSTUS-Studie unterstützt eine patient:innenzentrierte Entscheidung über die Hinzunahme von ASS zu oralem Antikoagulans und P2Y12-Inhibitor (Tripeltherapie) abhängig vom individuellen ischämischen Risiko und Blutungsrisiko für die ersten 30 Tage.6
VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎= nicht-valvuläres Vorhofflimmern
§ Apixaban (ELIQUIS®) sollte bei gleichzeitiger Anwendung mit ASS oder P2Y12- Inhibitoren wie Clopidogrel mit Vorsicht angewendet werden, da diese Arzneimittel üblicherweise das Blutungsrisiko erhöhen.8
∆ Blutungsdefinitionen gemäß ISTH (International Society on Thrombosis and Haemostasis). Schwere Blutung: Blutung mit Todesfolge, Blutung in kritischer Region oder Organ, Blutung mit Hämoglobinabfall von mind. ≥ 2 g/dl, Notwendigkeit einer Transfusion von ≥ 2 Einheiten Vollblut oder Erythrozytenkonzentrat; CRNM-Blutung: Blutung führt zu Hospitalisierung, Notwendigkeit für medizinische/chirurgische Begutachtung oder Intervention, Notwendigkeit für eine durch den/die behandelnde/n Arzt/Ärztin veranlasste Änderung der antithrombotischen Strategie.
‡ Dosisreduktion auf 2,5 mg 2 x tgl. bei VHF♦︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎︎-Patient:innen mit ≥ 2 der folgenden Kriterien: Alter ≥ 80 Jahre, Körpergewicht ≤ 60 kg oder Serum-Kreatinin ≥ 1,5 mg/dl (133 μmol/l). Zusätzlich gilt in der EU-Zulassung eine Kreatinin-Clearance (CrCl) von 15-29 ml/min als alleiniges Kriterium zur Dosisreduktion.
£ Tripeltherapie: orales Antikoagulans (Apixaban oder VKA) und P2Y12-Inhibitor mit ASS; duale Therapie: orales Antikoagulans (Apixaban oder VKA) und P2Y12-Inhibitor ohne ASS.
# Myokardinfarkt, eindeutige oder wahrscheinliche Stentthrombose, Schlaganfall oder dringliche Revaskularisierung
* Bezieht sich auf Gabe von ASS nach Entlassung aus dem Krankenhaus.
** Die Anzahl (Proportion) von Patient:innen mit definitiver oder wahrscheinlicher Stentthrombose innerhalb von 6 Monaten nach Randomisierung betrug 13 (0,74 %) unter Apixaban und 17 (0,97 %) unter VKA (HR: 0,76; 95 %-KI: 0,37–1,56) sowie 11 (0,63 %) unter ASS und 19 (1,08 %) unter Placebo (HR: 0,58; 95 %-KI: 0,28–1,22).7