PCOS: „Pille“ reduziert nicht nur Symptome
Die Behandlung mit kombinierten hormonalen Kontrazeptiva gilt bei Frauen mit PCOS ohne Kinderwunsch als Mittel der ersten Wahl. Ein Blick auf die Leitlinienempfehlungen und auf ganz neue Evidenz.
Das polyzystische Ovarsyndrom (PCOS) ist mit einer Prävalenz von 8–13 % ein häufiges Problem in der gynäkologischen Praxis, das individuell unterschiedlich therapiert werden muss. Eine aktuelle Orientierungshilfe bietet dabei die vor zwei Jahren publizierte internationale PCOS-Leitlinie1,2. An ihrer Erstellung haben über 3.000 Fachleute und Laien im weltweiten PCOS-Netzwerk mitgewirkt, koordiniert vom nationalen PCOS-Forschungszentrums in Australien (NHMRC CREPCOS) in Partnerschaft mit den Fachgesellschaften ESHRE (Europa) und ASRM (USA).
In der rund 200 Seiten umfassenden Leitlinie wird über die endokrinologischen und metabolischen Aspekte hinaus auch detailliert auf die psychischen Auswirkungen der Erkrankung eingegangen. Bei bestehendem Kinderwunsch wird erstmals der Aromatasehemmer Letrozol für die Erstlinientherapie empfohlen, der noch vor Clomifen als bisherigem Therapiestandard in Erwägung zu ziehen ist. Zu den Optionen in der Erstlinie zählt auch Metformin, in Kombination mit Clomifen oder alleine.
KOK: Mittel der ersten Wahl bei PCOS
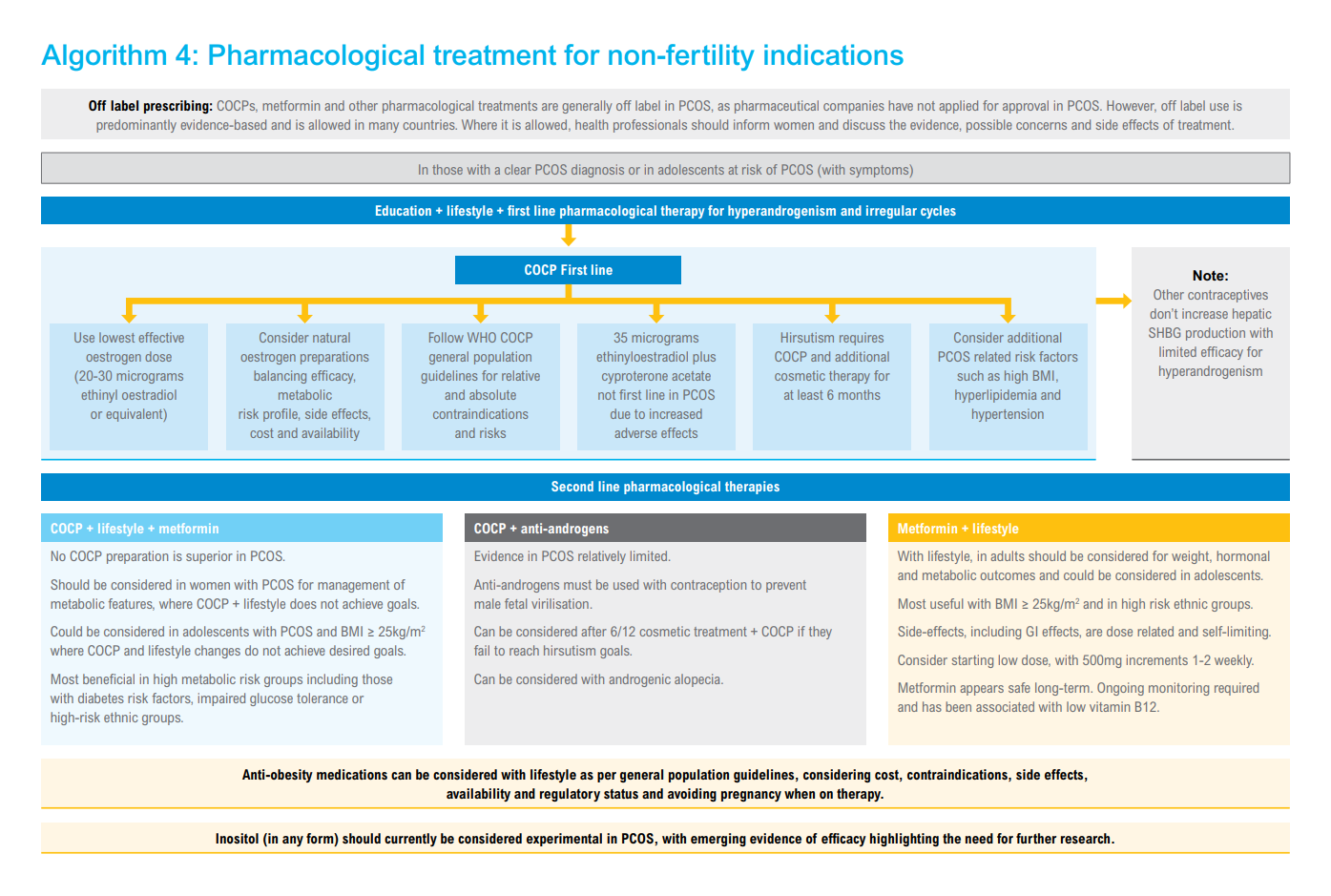
Wenn es nicht um die Behebung der Infertilität geht, stehen in der Leitlinie und im Praxisalltag kombinierte orale Kontrazeptiva (KOK) ganz oben in der Liste der pharmakotherapeutischen Optionen bei Frauen mit klarer PCOS-Diagnose. Bei symptomatischen Adoleszentinnen ist die Behandlung auch bei vermuteter PCOS-„Gefahr“ indiziert. Wie bei Letrozol handelt es sich beim Einsatz von KOK um eine weitgehend evidenzbasierte und in vielen Ländern akzeptierte Erstlinientherapie im Off-Label-Use.
Dabei geben die Leitlinienautoren u. a. folgende Empfehlungen für die KOK-Verordnung1,2:
- Erforderlich ist eine ganzheitliche Herangehensweise, bei der die Pharmakotherapie im Verbund mit Edukation, Lebensstilinterventionen und anderen Optionen einschließlich medizinischer Kosmetik und sozialer Beratung gedacht wird.
- Es gibt gegenwärtig keine spezifischen Empfehlungen zur Art oder Dosierung der KOK-Komponenten. Es sollten die niedrigsten wirksamen Estrogendosen (z.B. 20–30 µg Ethinylestradiol oder Äquivalent) in Betracht gezogen und die Wirksamkeit mit dem metabolischen Risikoprofil und dem Nebenwirkungsspektrum abgewogen werden.
- Aufgrund des erhöhten Thromboembolie-Risikos wird von der Verordnung der früher üblichen Kombination aus 35 µg Ethinylestradiol + Cyproteronactetat als First-Line-Therapie abgeraten.
- Verschiedene KOK-Präparate weisen bei der Behandlung des Hirsutismus eine vergleichbare Wirksamkeit auf. Insgesamt ist die Evidenz zu den KOK-Effekten bei PCOS begrenzt.
- Bei der individuellen KOK-Verordnung sind neben relativen und absoluten Kontraindikationen die POCS-spezifischen Risikofaktoren, wie hoher BMI, Hyperlipidämie und Bluthochdruck zu beachten.
Gute antiandrogene Wirksamkeit dank SHBG-Stimulation
Im Unterschied zu anderen Kontrazeptiva erhöhen KOK die intrahepatische SHBG-Produktion, woraus eine gute Wirksamkeit gegen den Hyperandrogenismus resultiert – auch ohne antiandrogene KOK-Komponente. Wenn sich ein Hirsutismus bzw. eine Alopezie mit KOK alleine und ggf. kosmetischen Maßnahmen nach 6–9 Monaten nicht zufriedenstellend bessert, kommt die zusätzliche Gabe eines niedrig dosierten antiandrogenen Gestagens (z. B. Cyproteronacetat 2,5–10 mg/Tag) infrage. Es sollte mit der minimal effektiven Dosis begonnen werden, die je nach klinischem Ergebnis ggf. gesteigert wird.
Zum gesamten Krankheitsbild und den diagnostischen und therapeutischen Möglichkeiten besteht noch erheblicher Forschungsbedarf, wie die Leitlinienautoren mit Blick auf die eher mittelmäßige Datenqualität betonen.1,2
Metaanalyse bestätigt mangelnde Evidenz für spezifische KOK-Empfehlung
Ein systematischer Review mit Metaanalyse3 hat im vergangenen Jahr diese Einschätzung bestätigt. Die Analyse von 56 Studien belegt die Vorteile der KOK-Therapie beim Management des Hyperandrogenismus und der menstruellen Regulation. Die kombinierte Behandlung mit KOK und Metformin kann hilfreich sein, um metabolische Parameter besser in den Griff zu bekommen. Die Evidenz für einen positiven Effekt durch Hinzunahme eines Antiandrogens zur KOK-Therapie ist minimal. Metformin alleine kann sich bei erwachsenen Frauen – vor allem bei einem BMI ≥ 25 kg/m2 – hinsichtlich des Gewichtsmanagements sowie hormoneller und metabolischer Outcomes als nützlich erweisen. Für die Empfehlung eines optimalen KOK- oder Metformin-Regimes reicht die bisherige Evidenz nicht aus, resümieren die Review-Autoren.3
Ein kleines, aber sehr interessantes Stück Evidenz ist kürzlich hinzugekommen. Eine südkoreanische Studie4 weist darauf hin, dass die „Pille“ nicht nur die PCOS-Symptomatik verbessern kann, sondern auch Parameter, die mit der Morphologie polyzystischer Ovarien assoziiert sind, positiv beeinflusst.
Retrospektive Studie zum KOK-Effekt auf PCOM
In die retrospektive Studie am University Haeundae Paik Hospital in Busan, der zweitgrößten Stadt Südkoreas, wurden 36 Patientinnen im Alter zwischen 18 und 35 Jahren aufgenommen. Nach PCOS-Erstdiagnose gemäß der Rotterdam-Kriterien erhielten sie mindestens ein Jahr lang ein KOK in einem 24-Tage-Regime (20 μg Ethinylestradiol / 3 mg Drospirenon). Zu Studienbeginn und nach 12 Monaten wurden sonographisch (transvaginal oder transrektal) das Ovarvolumen und die Antralfollikelzahl bestimmt sowie der Serumspiegel des Anti-Müller-Hormons (AMH) gemessen.
Die Ergebnisse (alle Werte gerundet): Innerhalb eines Jahres nahm unter der KOK-Therapie die Gesamtzahl der Antralfollikel um 40 % von durchschnittlich 74 auf 44 ab. Das Gesamtvolumen der Ovarien reduzierte sich von 24,6 auf 14,1 cm3. Der AMH-Spiegel ging von 11,1 auf 6,5 ng/ml zurück. Die Verbesserungen der Morphologie- und Serum-Parameter waren allesamt signifikant. Gleichwohl erfüllten die durchschnittlichen Werte auch nach einem Behandlungsjahr noch die Kriterien für eine PCOM-Diagnose. Das stimmt den südkoreanischen Wissenschaftlern zufolge mit dem Ergebnis einer früheren Studie überein und deutet darauf hin, dass der PCOM-Befund während einer KOK-Behandlung relativ stabil bleibt und ein verlässlicher PCOS-Marker sein könnte.4
Klinische Bedeutung noch unklar
Die Autoren betonen abschließend, dass die KOK-Therapie „unzweifelhaft“ der Behandlung des Hyperandrogenismus und/oder von Zyklusstörungen dient und nicht der PCOS-Heilung. Insofern bleibt die klinische Bedeutung der beobachteten Reduktionen von Ovarvolumen und Follikelzahl vorerst unklar. Es muss sich zeigen, ob die Befunde in größer angelegten Prospektivstudien bestätigt werden können.4
Beim AMH-Spiegel weisen einige Studien auf einen möglichen Zusammenhang mit Insulinresistenz und Hypercholesterinämie hin. An eindeutigen Ergebnissen mangelt es allerdings bislang. Auch wenn der AMH-Spiegel bei PCOS erhöht ist, wird er in der internationalen PCOS-Leitlinie noch nicht als eigenständiges Diagnosewerkzeug empfohlen. Der Ausblick der Leitlinienautoren ist aber angesichts zunehmend standardisierter Assays und etablierter Cut-off-Werte positiv: In letzter Zeit hat sich AMH als brauchbarer klinischer Marker bei der PCOS-Beurteilung erwiesen und gilt als Hoffnungsträger für eine akkurate PCOM-Erfassung.1
KOK bei PCOS: Erstlinientherapie im Off-Label-Use
Das Aristo-Produkt Xellia® enthält die Kombination Ethinylestradiol (0,02 mg bzw. 0,03 mg) und Drospirenon (3 mg).
Die Vorteile:
- Linderung periodisch wiederkehrender prämenstrueller Probleme
- Weniger Hautunreinheiten, Seborrhoe und unvorteilhafte Körperbehaarung
- Optimale Zyklusstabilität
- Positiver Einfluss auf Zyklusbeschwerden
Dr. Hubertus Glaser
- Monash University: International evidence-based guideline for the assessment and management of polycystic ovary syndrome 2018 (PDF-Link)
- Teede HJ et al. Recommendations from the international evidence-based guideline for the assessment and management of polycystic ovary syndrome. Clin Endocrinol (Oxf) 2018;89(3):251-68
- Teede et al. Effect of the combined oral contraceptive pill and/or metformin in the management of polycystic ovary syndrome: A systematic review with meta-analyses. Clin. Endocrinol 2019;91(4):479-89
- Park CH, Chun S. Influence of combined oral contraceptives on polycystic ovarian morphology-related parameters in Korean women with polycystic ovary syndrome. Obstet Gynecol Sci 2020 Jan;63(1):80-6
Abkürzungen:
AMH = Anti-Müller-Hormon
ASRM = American Society of Reproductive Medicine
ESHRE = European Society of Human Reproduction and Embryology
NHMRC CREPCOS = National Health and Medical Research Council Centre for Research Excellence in PCOS (Australien)
SHBG = Sexualhormon-bindendes Globulin
