axSpA: axiale Spondyloarthritis
CV: kardiovaskulär
EULAR: European League Against Rheumatism
PsA: Psoriasis-Arthritis
RA: rheumatoide Arthritis
Die Rheuma-Reihe: Rheuma und Herz
Organbeteiligungen kommen bei einem Großteil der Rheuma-Erkrankten vor. Kardiovaskuläre Komorbiditäten sind dabei besonders häufig vertreten. Erfahren Sie mehr zu Herzerkrankungen bei Rheuma und zur Bedeutung für den Praxisalltag!
80 % der Patient:innen mit rheumatoider Arthritis (RA) leiden unter Komorbiditäten.1 Bei Betroffenen von axialer Spondyloarthritis (axSpA) und Psoriasis-Arthritis (PsA) ist die Häufigkeit von Begleiterkrankungen ähnlich hoch.1,2 Sie können den Krankheitsverlauf beeinflussen und Therapiemöglichkeiten einschränken.1,2 Kardiovaskuläre (CV) Komorbiditäten werden bei mehr als 50 % der RA-Patient:innen diagnostiziert und sind die häufigste Todesursache bei RA.1-3 Wir geben Ihnen einen Überblick über Begleiterkrankungen bei Rheuma und über die Bedeutung von CV-Komorbiditäten für den Praxisalltag!
Rheumatische Erkrankungen = systemische Erkrankungen
Eine oder mehrere Begleiterkrankungen treten bei der Mehrheit der RA-, axSpA- und PsA-Erkrankten auf.1,2 Komorbiditäten sind ihrerseits behandlungsbedürftig und beeinflussen die zugrundeliegende Grunderkrankung.1 Sie verändern Krankheitsverlauf, Outcome und Therapiewahl.1,4 Beispielsweise wird die Chance auf eine Remission pro Komorbidität geringer.5 Außerdem haben RA-Betroffene mit Begleiterkrankungen eine erhöhte Mortalität.4,6
Komorbiditäten sind entscheidend für den Krankheitsverlauf bei Rheuma: Die Wahrscheinlichkeit einer Remission nimmt bei RA-Patient:innen um 28 % pro Komorbidität ab.5 Daher ist es essentiell, Begleiterkrankungen frühzeitig zu erkennen und zu behandeln.
Erfahren Sie in unserer Beitragsreihe Rheuma mehr – zu den möglichen Beeinträchtigungen von Nieren- und Lungenfunktion sowie zu psychischen Störungen!
Komorbiditäten können der RA vorausgehen oder sich im Verlauf der Erkrankung entwickeln, damit assoziiert sein oder begleitend auftreten.4 Begleiterkrankungen können durch systemische Entzündungsaktivität der RA bedingt sein.1 Es ist auch möglich, dass sie durch die Therapie hervorgerufen werden.1 Bei der Erfassung von CV- und pulmonalen Komorbiditäten sowie Depressionen von RA-Patient:innen bestehen große Defizite.1,7 Um zusätzliche Folgeschäden zu verhindern, ist es von hoher Bedeutung, Komorbiditäten rechtzeitig zu erkennen und zu behandeln.4
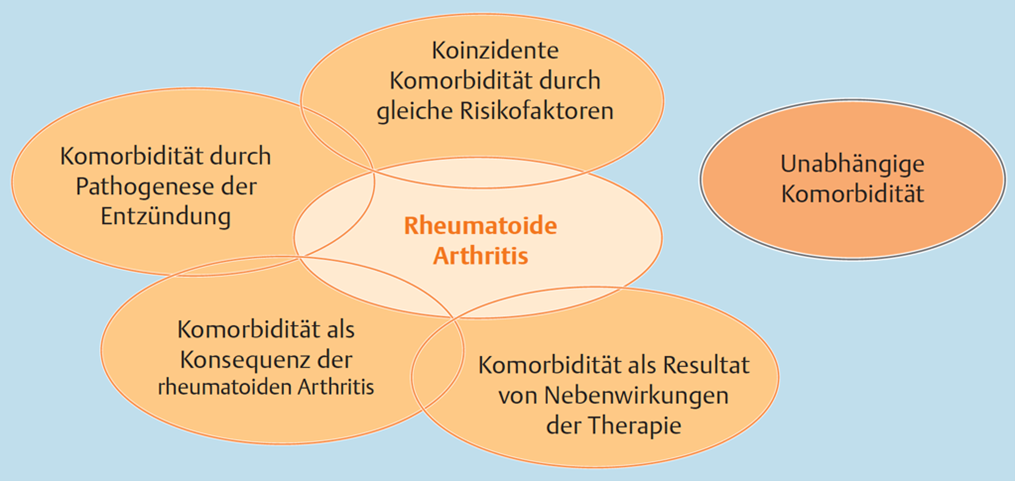
Abbildung: Ursachen von Komorbidität bei rheumatoider Arthritis. Entnommen aus 4.
Kardiovaskuläre Komorbiditäten bei rheumatischen Erkrankungen
Mehr als die Hälfte der RA-Patient:innen sind von CV-Komorbiditäten betroffen.1,2 Sie gehören zusammen mit Osteoporose und Arthrose zu den drei häufigsten Komorbiditäten.1 Die Häufigkeit für CV-Komorbiditäten ist bei anderen entzündlich rheumatischen Erkrankungen, wie z.B. PsA, ähnlich hoch.2
Erkrankungen des CV-Systems stellen die häufigste Todesursache bei RA-Patient:innen dar.3 Das Risiko aufgrund eines CV-Ereignisses zu sterben ist im Vergleich zur Normalbevölkerung fünfmal höher.8-10
Das Risiko für ein CV-Ereignis, wie beispielsweise Thrombose, Schlaganfall oder Herzinfarkt, von RA-Patient:innen ist ähnlich hoch wie das entsprechende Risiko von Diabetiker:innen.2,11 Es setzt sich zusammen aus den klassischen CV-Risikofaktoren und krankheitsbezogenen Faktoren.2,11
Zu den klassischen Faktoren zählen: 2,11
- Rauchen
- Übergewicht
- Hypertonie
- Immobilität
- Insulinresistenz
- Dyslipidämie
Krankheitsbezogene Faktoren sind:2,11
- Aktivität der Grunderkrankung
- Glukokortikoid-Therapie
Bei schwerer Grunderkrankung und 2 oder mehr klassischen Risikofaktoren, erhöht sich das Risiko für ein CV-Ereignis um mehr als das Siebenfache.11,12 Die wichtigsten Strategien zur Reduzierung des Risikos sind die optimale Kontrolle der RA und die Optimierung der medikamentösen Therapie, sowie die Erfassung und Behandlung klassischer Risikofaktoren.11,13
Die EULAR empfiehlt bereits seit 2010 eine jährliche Kontrolle der CV-Risikofaktoren bei RA-Patient:innen, dies wird in der Praxis jedoch noch zu selten durchgeführt.2,14 Einfache Screeningbögen ermöglichen eine schnelle und genaue Erfassung der Risikofaktoren und können so eine frühzeitige Erkennung von CV-Erkrankungen unterstützen.2
Praktisches für die Praxis
- Regelmäßige Vorsorge-Untersuchungen bei RA-Patient:innen helfen dabei, Symptome von CV-Erkrankungen frühzeitig zu erkennen und Folgeschäden zu verhindern.2
- Eine Senkung der Krankheitsaktivität wirkt kardioprotektiv. Daher ist eine konsequente Einstellung der entzündungshemmenden Therapie2,13
- Die EULAR-Leitlinie empfiehlt bei RA bereits seit 2018 nur einen zeitlich begrenzten Einsatz von Glukokortikoiden in geringen Dosen.15,16
Abkürzungen
Quellen
- Krüger K und Krause A. Z Rheumatol. 2019; 78:218-220.
- Krüger K und Nüßlein H. Rheuma plus. 2019; 18:171-177.
- England BR et al. Arthritis Care Res. 2016; 68:36-45.
- Albrecht K. DMW-Deutsche Medizinische Wochenschrift. 2014; 139.37:1844-1848.
- Radner H et al. Baillieres Clin Rheumatol. 2015; 54(11):2076-2084.
- Michaud K und Wolfe F. Best Pract Res Clin Rheumatol. 2007; 21:885-906.
- Skeoch S und Bruce IN. Nat Rev Rheumatol. 2015; 11:390-400.
- Strahl A et al. Z Rheumatol. 2018; 77:113-126.
- Lakomek HJ et al. Z Rheumatol. 2013; 72:530-538.
- Westhoff G et al. Z Rheumatol. 2006; 65:487-496.
- Kleinert S und Krueger K. Z. Rheumatol. 2011; 70:464.
- Solomon DH et al. Ann Rheum Dis. 2010; 69:1920-1925.
- Solomon DH et al. Arthritis Rheum. 2015; 67:1449-1455.
- Peters MJ et al. Ann Rheum Dis. 2010; 69: 325-331.
- Deutsche Gesellschaft für Rheumatologie e.V., Rheuma und kardiovaskuläres Risiko, Stand: Juli 2022, URL: https://www.dgrh.de/Start/DGRh/Presse/Pressemitteilungen/Pressemitteilungen/2022/Pressemitteilung-Nr.-6-2022.html (zuletzt aufgerufen: 08.03.2023).
- Smolen JS et al. Annals of the Rheumatic Diseases. 2023; 82:3-18.
PP-AU-DE-1545