axSpA: axiale Spondyloarthritis
PsA: Psoriasis-Arthritis
RA: rheumatoide Arthritis
Die Rheuma-Reihe: Rheuma und Psyche
Begleiterkrankungen kommen bei einem Großteil der Rheuma-Erkrankten vor. Depressionen sind häufig und führen zu einer erhöhten Mortalität. Erfahren Sie mehr zu psychischen Komorbiditäten bei Rheuma und zur Bedeutung für den Praxisalltag!
80 % der Patient:innen mit rheumatoider Arthritis (RA) leiden unter Komorbiditäten.1 Bei Betroffenen von axialer Spondyloarthritis (axSpA) und Psoriasis-Arthritis (PsA) ist die Häufigkeit von Begleiterkrankungen ähnlich hoch.1,2 Sie können den Krankheitsverlauf beeinflussen und Therapiemöglichkeiten einschränken.1,2 Psychische Erkrankungen betreffen viele Rheuma-Patient:innen.3-6 Die häufigste psychische Erkrankung, eine Depression, führt zur Verschlechterung der Lebensqualität und einer erhöhten Sterblichkeit. 4-7 Wir geben Ihnen einen Überblick über Begleiterkrankungen bei Rheuma und die Bedeutung von psychischen Komorbiditäten für den Praxisalltag!
Komorbiditäten sind entscheidend für den Krankheitsverlauf bei Rheuma: Die Wahrscheinlichkeit einer Remission nimmt bei RA-Patient:innen um 28 % pro Komorbidität ab.8 Auch bei PsA- und axSpA-Erkrankten reduzieren Begleiterkrankungen die Wahrscheinlichkeit einer Remission.9,10 Daher ist es essentiell, Begleiterkrankungen frühzeitig zu erkennen und zu behandeln.
Erfahren Sie in unserer Beitragsreihe Rheuma mehr – zu den möglichen Beeinträchtigungen von Herz-, Nieren- und Lungenfunktion!
Häufigkeit von Depression bei Rheuma-Patient:innen
Rheumatische Erkrankungen haben einen starken Einfluss auf die psychische Gesundheit vieler Rheuma-Patient:innen.4,6,7 Die häufigste mit einer Rheuma-Erkrankung einhergehende psychische Erkrankung ist dabei die Depression.4,6,7 Sie kommt bei Erkrankten mit RA, PsA und axSpA häufiger vor als bei Nicht-Erkrankten.4,6,7 Bis zu 42 % der RA-Patient:innen sind von einer Depression betroffen.7 Bei PsA- und axSpA-Erkrankten sind es jeweils etwa ein Drittel.4-6
Die Schwere einer Depression bei RA ist mit den Schmerzen der zugrundeliegenden Rheumaerkrankung assoziiert und das Risiko, eine Depression zu entwickeln, ist in den ersten 5 Jahren nach RA-Diagnose am höchsten.7 Vor allem junge Patient:innen und Frauen haben ein erhöhtes Risiko, bei Vorliegen einer axSpA eine Depression zu entwickeln.6 Eine hohe Krankheitsaktivität sowie Behandlungsverzögerungen führen ebenfalls zu höheren Depressionsraten unter axSpA-Patient:innen.6,11 Depressionen sind auch bei PsA mit krankheitsbezogenen Faktoren assoziiert: PsA-Erkrankte sind häufiger von Depressionen betroffen, wenn starke körperliche Einschränkungen und Schmerzen sowie Fatigue vorliegen.5
Rheumatische Erkrankungen und Depression: Ursachen
Die Entstehung psychischer Erkrankungen bei Rheuma ist sehr komplex (Abb. 1).4,6,7 Psychische Erkrankungen können aus der rheumatischen Grunderkrankung (RA, PsA und axSpA) resultieren sowie zu ihrem Fortschreiten beitragen. 4,6,7,11,12 Gemeinsame molekularbiologische Mechanismen, wie die Überexprimierung von proinflammatorischen Zytokinen während des Entzündungsprozesses, sind ursächlich für diese Verknüpfung.4,6,7,12
Eine Depression ist bidirektional mit einer RA verbunden: Körperliche Symptome einer RA beeinflussen die psychische Gesundheit und vice versa (Abb. 1).7,12 Proinflammatorische Zytokine (Interleukin-6 und -1) haben einen negativen Einfluss auf den Metabolismus der Neurotransmitter im Gehirn.12 Zudem begünstigt eine Depression einen ungesunden Lebensstil, vermindert die Adhärenz und fördert somit die Entzündung.12
Neben der Entzündungsaktivität einer RA können weitere Aspekte eine mögliche Ursache für eine Depression darstellen. Diese sind:12
- Konfrontation mit einer chronischen Erkrankung
- Ungünstige Strategien zur Situationsbewältigung (Coping)
- Bisherige, mangelnde Behandlungserfolge
- Entzündungsbedingte Schmerzen
- Müdigkeit
- Schlafstörungen
- Funktionseinschränkungen der betroffenen Gelenke
Der vollständige molekularbiologische Mechanismus sowie weitere mögliche Ursachen sind bei PsA und axSpA noch nicht vollständig verstanden.4,6
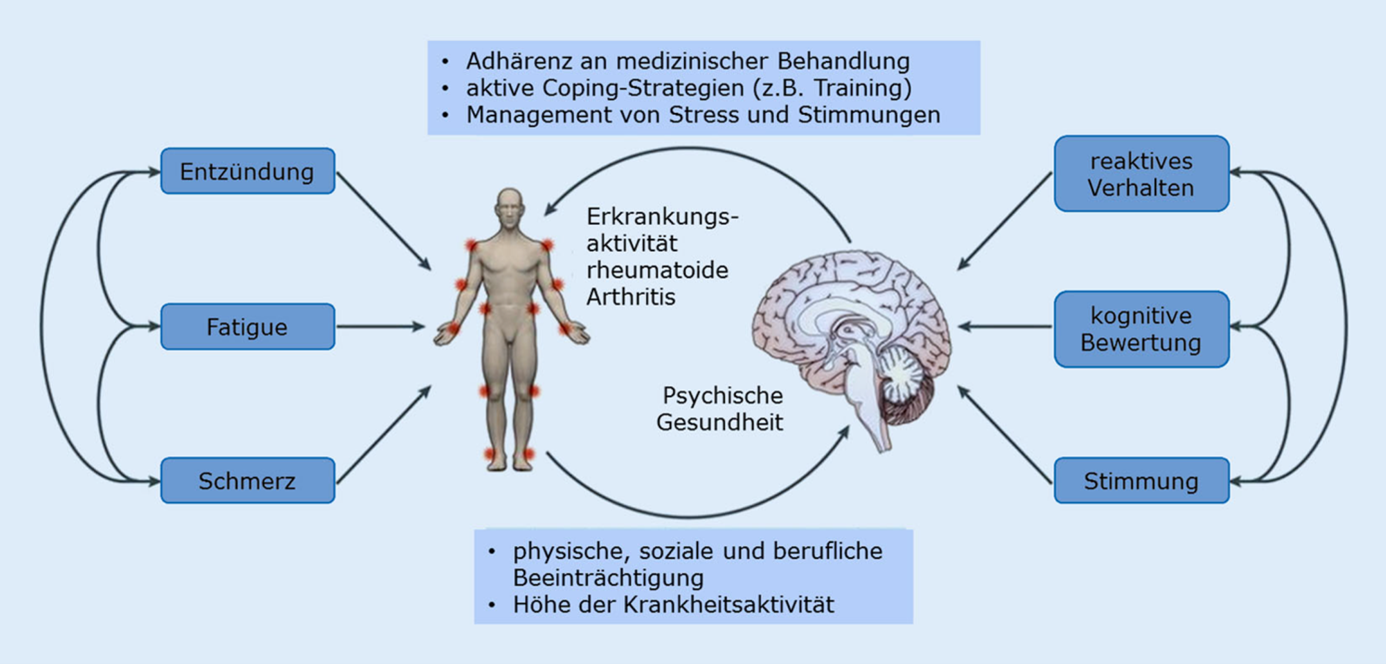
Abbildung 1: Darstellung der Interaktion von Erkrankungsaktivität und psychischer Gesundheit bei RA. Entnommen aus 7.
Auswirkungen und Folgen einer Depression bei Rheuma
Depressionen führen bei Betroffenen von RA, PsA und axSpA zur Verschlechterung der Lebensqualität und Erhöhung der Mortalität.4-7 Zudem wirkt sich eine Depression negativ auf die Adhärenz aus und ist häufig Grund für eine Arbeitsunfähigkeit.4-7 Die psychische Erkrankung kann zu einer verschlechterten Therapieantwort und niedrigen Remissionsraten führen.4-7
Typische Anzeichen einer Depression, wie Müdigkeit, Antriebslosigkeit und Schlafstörungen, treten auch bei einer RA häufig auf und werden daher oft erst spät erkannt.12 Doch regelmäßige und gezielte Untersuchungen mit dem Einsatz diagnostischer Tests, wie dem Patient:innenfragebogen PHQ-9, ermöglichen eine frühzeitige Erkennung und die Einleitung geeigneter Therapiemaßnahmen.12,13 Beim PHQ-9 bewerten Patient:innen die Häufigkeit von 9 Depressions-typischen Anzeichen, wodurch das Vorliegen einer Depression sowie ihr Schweregrad sensitiv und spezifisch festgestellt werden kann.14,15
Bei axSpA-Erkrankten führt eine Depression zu einer signifikanten Verschlechterung der Krankheitsaktivität und funktionellen Einschränkungen.6 PsA-Patient:innen haben eine erhöhte Suizidrate in Folge der Rheuma-Erkrankung und einer Depression.4
Eine gute ärztliche Betreuung sowie ein funktionierendes soziales Netzwerk sind essenziell für die Betroffenen.12 Weiterhin können Selbsthilfegruppen, psychosoziale Interventionen oder Gesprächstherapien für die Erkrankten hilfreich sein.12 Ein verbessertes Bewusstsein für die psychische Erkrankung kann Remissionsraten erhöhen und die Lebensqualität verbessern.4,5
Praktisches für die Praxis
- Rheuma-Patient:innen haben ein erhöhtes Risiko, an einer Depression zu erkranken.3-6,12
- Ursache ist vermutlich ein gemeinsamer molekularbiologischer Mechanismus im Entzündungsprozess.4,6,7,12
- Eine Depression kann den Therapieverlauf beeinflussen: die Krankheitsaktivität nimmt zu und die Therapieantwort nimmt ab.4,6,12
- Frühzeitige und gezielte Untersuchungen auf eine Depression, beispielsweise mit dem Patient:innenfragebogen PHQ-9, ermöglichen es, rechtzeitig geeignete Therapiemaßnahmen ergreifen zu können.4-6,12,13,16
- Neben Maßnahmen wie einer medikamentösen Therapie und einer Psychotherapie, können zum Beispiel auch Achtsamkeitstherapien sowie Sport bei Rheuma-Patient:innen mit Depression wirksam sein.12,17,18
Abkürzungen
Quellen
- Krüger K und Krause A. Z Rheumatol. 2019; 78:218-220.
- Krüger K und Nüßlein H. Rheuma plus. 2019; 18:171-177.
- Unger L. Aktuelle Rheumatologie. 2021; 46.
- Mathew AJ et al. Rheumatol Ther. 2020; 7: 287-300.
- Zusman EZ et al. Semin Arthritis Rheum. 2020; 50(6): 1481-1488.
- Reddy KN et al. Eur J Rheumatol. 2022; 9(1): 8-13.
- Baerwald C et al. Z Rheumatol. 2019; 78(3): 243-248.
- Radner H et al. Baillieres Clin Rheumatol. 2015; 54(11): 2076-2084.
- Novelli L et al. Front Med (Lausanne). 2021; 8: 737079.
- Pinto AS et al. Semin Arthritis Rheum. 2022; 56: 152078.
- Zhao S et al. Arthritis Res Ther. 2018; 20(1): 140.
- Puchner R. Springer-Verlag. 2017; ISBN 978-3-662-53568-4.
- Withers MH et al. Rheumatol Ther. 2017; 4: 281-291.
- Kroenke K et al. Psychosom Med. 2002; 64(2): 258-266.
- Kroenke K et al. Journal of general internal medicine. 2001; 16(9): 606-613.
- McDowell B et al. BMC Psychiatry. 2022; 22: 777.
- Graninger M. Rheuma plus. 2016; 15: 80-85.
- Illgner U. Aktuelle Rheumatologie. 2018; 43(04): 309-316.
PP-AU-DE-1637