& Hierbei handelt es sich um Daten aus der Behandlungsrealität, die nicht in randomisierten, kontrollierten und konfirmatorischen Studien, sondern ergänzend zu diesen Daten erhoben wurden.
* Olumiant® wird angewendet zur Behandlung von mittelschwerer bis schwerer aktiver rheumatoider Arthritis bei erwachsenen Patienten, die auf eine vorangegangene Behandlung mit einem oder mehreren krankheitsmodifizierenden Antirheumatika (DMARDs) unzureichend angesprochen oder diese nicht vertragen haben. Olumiant® kann als Monotherapie oder in Kombination mit Methotrexat eingesetzt werden.
# Für diese Patientenpopulationen gelten besondere Warnhinweise und Vorsichtsmaßnahmen laut aktueller Fachinformation: Patienten mit atherosklerotischen Herz-Kreislauferkrankungen oder kardiovaskulären Risikofaktoren, Patienten mit Risikofaktoren für maligne Erkrankungen, Patienten ab 65 Jahren und Patienten mit aktiven, chronischen bzw. wiederkehrenden Infekten in der Vorgeschichte.
† Patienten mit anhaltendem klinischen Ansprechen wurden nicht in diese Analysen einbezogen.
i b/ts DMARD: Biologic Disease-modifying anti-rheumatic drug
ii ts DMARD: Targeted synthetic Disease-modifying anti-rheumatic drug
iii cs DMARD: Conventional synthetic Disease-modifying anti-rheumatic drug
a CDAI: Clinical Disease Activity Index
b LDA: Low disease activity
Real-World Evidence: Vielfalt in der Patientenpopulation
Die randomisierte klinische Studie (RCT) gilt als Goldstandard im Zulassungsprozess – spiegelt aber nicht immer die Realität wider.<sup>1</sup> Wie kann Real-World Evidence (RWE) diese Lücke schließen? Die 2-Jahres-Auswertung der Studie RA-BE-REAL macht es vor.<sup>4</sup>
Wirksamkeit ist nicht alles: die Grenzen von klinischen Studien
RCTs sind das wertvollste Tool, um die wissenschaftliche Grundlage für eine Zulassung von neuen Wirkstoffen zu schaffen. Die Forschenden nutzen dafür ein Studiendesign, das auf minimale Variabilität und qualitativ hochwertige Daten setzt. Das Ergebnis: Eine robuste Evidenz zur Wirksamkeit und Sicherheit der untersuchten Behandlung.2
„Wo ist also das Problem?“, könnte man sich nun fragen. Tatsächlich ist das standardisierte Vorgehen in einer idealisierten Studienumgebung Vor- und Nachteil zugleich.
Auf der einen Seite sorgt die strenge Auswahl der Teilnehmenden für eine homogene Patientenpopulation, auf der anderen Seite berücksichtigt eine RCT aber nicht die demographische Realität in der Bevölkerung. Eine Diskrepanz zwischen klinischen Studien und dem Praxisalltag zeigt sich auch in der Betreuungssituation der Teilnehmenden: Mit engmaschigen Kontrollen liefern RCTs viele Informationen über die Behandlung und gewährleisten eine enge Patientenbindung, gleichzeitig lässt sich daraus nur wenig über die Wirksamkeit eines Arzneimittels im klinischen Alltag ablesen.2
Diese Lücke können Real-World Daten schließen, die Einblicke in die tatsächliche Wirksamkeit einer Therapie unter realen Bedingungen geben.3
RWE: die Kür aus dem Praxisalltag
Zur Beurteilung der tatsächlichen Wirksamkeit einer Therapie sind Daten aus dem Klinik- bzw. Praxisalltag notwendig, die RCTs aufgrund ihres experimentellen Studiendesigns nicht liefern können.3 Das Ergebnis einer solchen Datenanalyse wird als Real-World Evidence bezeichnet. Real-World Daten bringen einige Vorteile mit sich, die vor allem nach der Wirkstoffzulassung einen Erkenntnisgewinn versprechen. Dazu gehört unter anderem, dass die Therapietreue im Klinik- und Praxisalltag ermittelt werden kann. Darüber hinaus werden auch Patientenpopulationen berücksichtigt, die in klinischen Studien häufig ausgeschlossen werden – zum Beispiel ältere Patient:innen mit Komorbiditäten.3
Ein gelungenes Beispiel, das verdeutlicht, wie Real-World Daten klinische Studien ergänzen können, ist die Studie RA-BE-REAL& zu Baricitinib (Olumiant®,*).4
RA-BE-REAL: Daten aus dem Alltag
RA-BE-REAL ist eine 3-jährige, prospektive Beobachtungsstudie, die die Therapiepersistenz, Wirksamkeit und patient-reported outcomes (PRO's) bei Patient:innen mit Rheumatoider Arthritis (RA)# untersucht. Eine aktuelle Subanalyse dieser Studie beleuchtet erstmals die Wirksamkeit von Olumiant® und die Rate von Therapieabbrüchen nach einem Beobachtungszeitraum von 2 Jahren unter Real-World-Bedingungen. Dabei wurde nach Vortherapie (b/tsDMARDi,ii-Therapie-erfahren oder -naiv) und Alter (< 65 Jahre und ≥ 65 Jahre) der RA-Patient:innen differenziert.4
In der Datenzusammenfassung kommen auf diese Weise > 1.000 Patient:innen aus 5 Ländern in Europa (Frankreich, Deutschland, Italien, Spanien und UK) zusammen, die in 2 Kohorten aufgeteilt sind:4
- 510 Patient:innen (Kohorte A) starteten erstmalig die Behandlung mit Olumiant® bei RA (2 mg oder 4 mg) als Monotherapie oder zum ersten Mal in Kombination mit einem csDMARDiii.
- 563 Patient:innen (Kohorte B) starteten erstmalig die Behandlung mit einem Tumornekrose-Faktor-Inhibitor (TNFi) oder einem anderen b/tsDMARD.
Weniger Therapieabbrüche unter Olumiant®,†
Abbildung 1 zeigt, wie wahrscheinlich es war, dass die Patient:innen die Behandlung in den ersten 25 Monaten nach Studienbeginn fortsetzten.
Die Auswertung der Daten aus den Kohorten A und B und der jeweiligen Subgruppen zeigt, dass4
- mit b/tsDMARDs vorbehandelte RA-Patient:innen die Therapie in allen Subgruppen häufiger abbrachen als b/tsDMARD-naive RA-Patient:innen.
- Patient:innen in der Altersgruppe 65+ die Therapie mit Olumiant® in beiden Kohorten seltener abbrachen als Patient:innen im Alter von < 65 Jahren – ein Trend, der sich bei einer TNFi-Behandlung nicht bestätigte.
- fast doppelt so viele b/tsDMARD-naive Patient:innen die Behandlung mit TNFi im Vergleich zu Olumiant® abbrachen.
Olumiant® konnte im Real-World Setting der Studie im Vergleich zu TNFis oder anderen DMARDs mit einer höheren Therapiepersistenz punkten – und zwar unabhängig von Vorbehandlung und Alter.
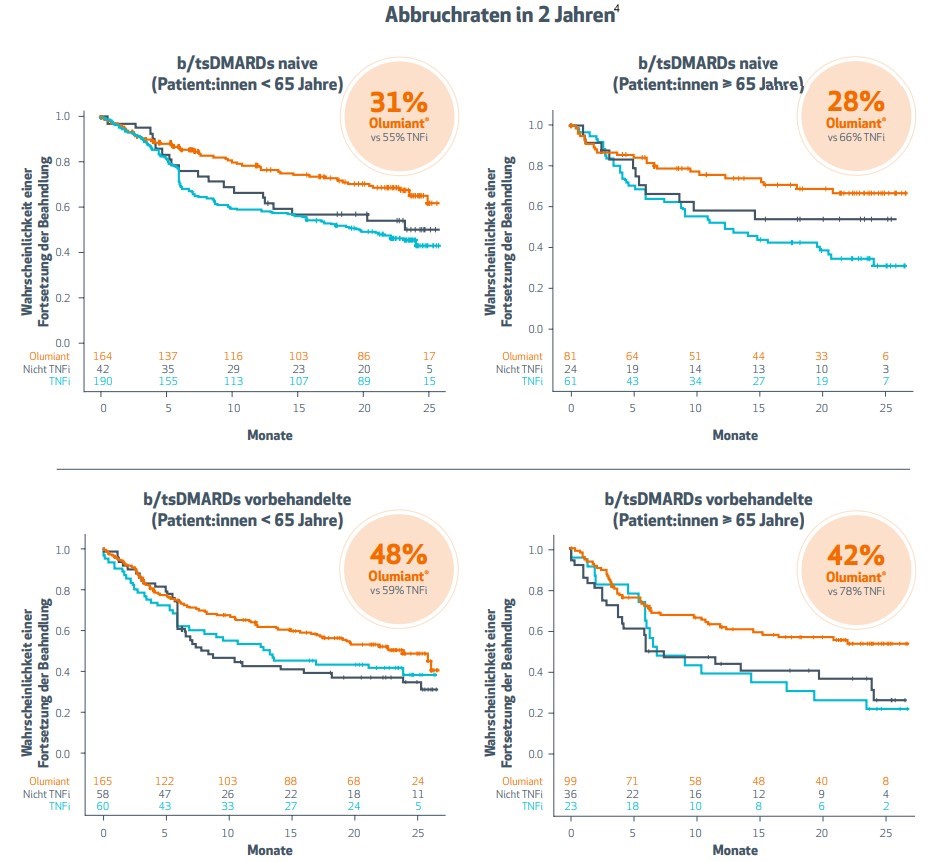
Abbildung 1: Darstellung der Persistenz der RA-Behandlung bei b/tsDMARD naiven und vorbehandelten Patient:innen im Alter von < 65 oder ≥ 65 Jahren über einen Beobachtungszeitraum von 25 Monaten. Die orangenen Linien repräsentieren Patient:innen, die mit Olumiant® behandelt wurden. Die schwarzen und blauen Linien stehen für Patient:innen mit einer TNFi-Behandlung bzw. einer Behandlung mit anderen b/tsDMARDs.
Olumiant®: Anhaltende Wirksamkeit nach 2 Jahren
Die Subanalyse der RA-BE-REAL-Studie beleuchtet zudem die Wirksamkeit von Olumiant® nach einem Beobachtungszeitraum von 2 Jahren unter realen Bedingungen. Die Ergebnisse der Endpunkte Remission (CDAIa ≤ 2,8) und LDAb (CDAI > 2,8 bis ≤ 10) sind für beide Studienarme in Abbildung 2 dargestellt:4
- Olumiant® zeigte eine starke Wirksamkeit: Nach 2 Jahren hatten im Schnitt mehr als 7 von 10 therapienaiven Patient:innen unter der Therapie mit Olumiant® die Remission oder eine LDA erreicht.
- Olumiant® überzeugte mit anhaltendender Wirksamkeit (Remission oder niedrige Krankheitsaktivität) – unabhängig von Vorbehandlung und Alter.
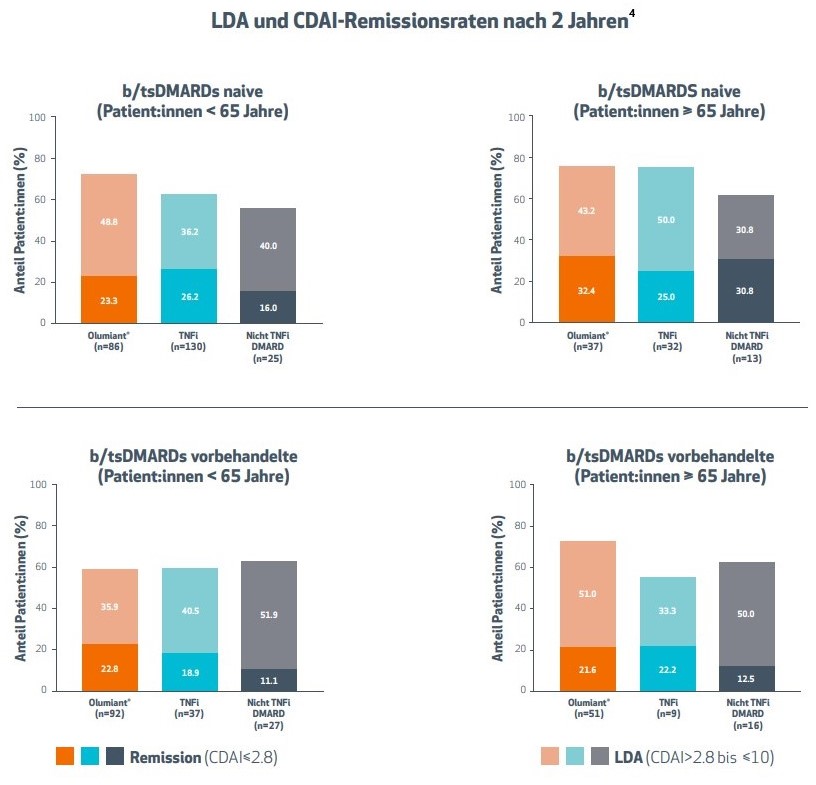
Abbildung 2: Darstellung des Anteils der Patienten:innen, die eine Remission (CDAI ≤ 2,8) bzw. eine niedrige Krankheitsaktivität (CDAI > 2,8 bis ≤ 10) erreichten. Verglichen wurde die Wirksamkeit der Behandlungen bei b/tsDMARD naiven RA-Patient:innen im Alter von < 65 oder ≥ 65 Jahren über einen Beobachtungszeitraum von 25 Monaten.
Fazit
Wenn man die Wirksamkeit und Sicherheit eines Wirkstoffes beurteilen möchte, kommt man um den RCT-Goldstandard nicht herum. Im Gegensatz zu diesem Studiendesign, das auf eine standardisierte Intervention in einem idealisierten Setting abzielt, spiegeln RWE-Studien den Praxisalltag aber oft genauer wider.1-3 Ein Beispiel für den großen Nutzen von RWE-Studien sind die 2-Jahresdaten der RA-BE-REAL-Studie. Sie untermauern die langanhaltende Wirksamkeit und Therapiepersistenz unter Olumiant® – unabhängig von Vorbehandlung und Alter der Patientinnen und Patienten.4
Prof. Dr. med. Rieke Alten war federführend an der RA-BE-REAL-Studie beteiligt. Sie ist Chefärztin an der Berliner Schlosspark-Klinik und arbeitet dort in der Abteilung für Innere Medizin – Rheumatologie, Klinische Immunologie und Osteologie. Erfahren Sie im folgenden Video, wie die Expertin die Wirksamkeit von Olumiant® gegenüber anderen Behandlungen einschätzt und weshalb RWE-Daten Ihrer Meinung nach das Gesamtbild der Behandlung vervollständigen.

Fußnoten
Quellen
- Petracci F, et al. Future Oncol. 2021;17(22):2951–2960.
- Sherman RE, et al. N Engl J Med. 2016;375(23):2293–2297.
- Batra A, Cheung WY. Curr Oncol. 2019;26(Suppl 1):S53–S56.
- Alten R, et al. Poster presented at EULAR 2023, POS0848.
PP-BA-DE-3816